4.3
Nemocniční péče
Nemocniční péče je v první řadě zaměřena na vyšetření jednotlivých částí těla a orgánových systémů se současným pokračováním monitoringu a zavedené léčby z přednemocničního zajištění posádkou zdravotnické záchranné služby. Doplňuje se a zpřesňuje se klinické vyšetření, jehož dominantou je anamnéza a neurologické vyšetření. Jejich součástí je:
- zhodnocení charakteru dýchání – stavu dýchacích cest, oxidace, dechové frekvence a rytmu, nepravidelností dýchání ve smyslu Cheyneovo-Stokesovo dýchání, ataktické dýchání a dalších,
- zhodnocení stavu zornic (velikost, izokorie) a reaktivity zornic, fotoreakce,
- zhodnocení postavení a pohyblivosti očních bulbů,
- vyšetření tzv. kmenových reflexů (rohovkový, kašlací, polykací) a dalších druhů reflexů,
- vyšetření funkcí hlavových nervů,
- zhodnocení projevů decerebrace,
- vyšetření funkcí míchy hřbetní,
- u spolupracujících pacientů také vyšetření mozečkových funkcí a symbolických funkcí.
Dále musí být vyšetřeny známky traumatu často s nutností spolupráce dalších odborníků mimo neurochirurgy, chirurgy, neurology, jako jsou internisté, stomatochirurgové, specialisté v oboru ORL a chirurgie hlavy a krku, oční lékaři, ortopedi a další. Ti se zaměřují na poškození oblastí obličejové části hlavy, krku, páteře, hrudníku i břicha a končetin. Následuje využití pomocných vyšetřovacích metod: laboratorních, zobrazovacích (RTG, CT, MR, UZ, EEG, PET, SPECT) a dalších. Vše směřuje k odhalení všech položek polytraumatu, pokud se o něj jedná. Některé druhy traumat musejí být ošetřeny přednostně před kraniotraumatem, například břišní krvácení vedoucí k oběhové insuficienci, masivní hemotorax, tenzní nebo otevřený pneumotorax, tamponáda srdeční a jiné. [22][23]
Léčba kraniotraumat spočívá v rychlé prevenci nebo léčbě nitrolební hypertenze, mozkové ischemie a sekundárních poškození a v udržení optimálního mozkového perfuzního tlaku. Základem léčby je kardiopulmocerebrální resuscitace, stabilizace oběhu, systémového krevního tlaku, normovolémie, udržení normoventilace umělou plicní ventilací při orotracheální intubaci, stabilizace krční páteře, zajištění analgezie a sedace (nejlépe opioidy), relaxace, správné polohy hlavy a hrudníku.
Definice
„Posttraumatická nitrolební hypertenze je definována jako vzestup střední hodnoty ICP nad 20 mmHg.“ [23] s. 299
Léčba nitrolební hypertenze se řídí dle hodnot ICP a CPP a zahrnuje:
- elevaci hlavy a horní části těla,
- dostatečnou analgosedaci,
- normotermii nebo i navození hypotermie,
- normoventilaci,
- normovolémii,
- zajištění stabilního vnitřního prostředí s udržením normoglykémie,
- využití hypertonického roztoku NaCl (3,5%, 7,5%, 10% NaCl), osmotických diuretik nebo komorové drenáže likvoru,
- využití hyperventilace (k navození hypokapnie s následnou vazokonstrikcí mozkových cév),
- sledování mozkového metabolismu intracerebrální mikrodialýzou, jde o citlivý monitoring neuronálního poškození (sleduje se hladina glukózy, laktátu, glycerolu, urey, pyruvátu a glutamátu),
- v poslední řadě dekompresivní kraniektomie, která se používá u pacientů s nejtěžšími poraněními mozku.
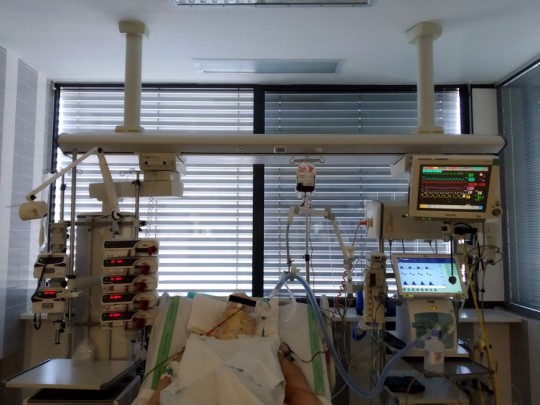
Obr. 24. Pacient s kraniotraumatem
Na obrázku 24 je uvedena pacientka s kraniotraumatem. Je vidět polohování hlavy a hrudníku do úhlu přibližně 30˚, monitorování fyziologických funkcí (EKG křivky a srdeční frekvence, saturace hemoglobinu kyslíkem, hodnoty krevního tlaku systolické, diastolické a středního arteriálního tlaku, dále hodnotu intrakraniálního tlaku, cerebrálního perfuzního tlaku, etCO2), připojení pacientky na umělou plicní ventilaci přes orotracheální intubační kanylu s napojením uzavřeného systému odsávání a ventilačního okruhu s antibakteriálním filtrem. Dále má pacientka napojena dvě čidla ke specifickému sledování transkraniální kapilární saturace v mozkové tkáni, je zajištěna hypotermie chlazením hlavy, je sterilně kryt výstup intrakraniálního čidla, sterilně kryto poranění hlavy. Pacientka má rovněž zavedenou žaludeční sondu pro odvádění žaludečního obsahu, stabilita krční páteře je zajištěna nasazeným krčním límcem. Z dalších invazivních vstupů je zaveden centrální žilní katétr, kterým se aplikují léky přes panel dávkovačů, dále je zaveden arteriální katétr k invazivnímu monitorování vnitřního prostředí (acidobazické rovnováhy) a permanentní močový katétr ke sledování diurézy. Vyprazdňování pacientky je zajištěno přiložením plenkových kalhotek. Dále je zajištěna i prevence dekubitů podkládáním a jemným polohováním pacientky.
Konzervativní postup léčby s neustálým podrobným monitoringem je možný u některých zavřených poranění mozku, u komatózních nebo neurologicky stabilizovaných pacientů s malými lézemi. Operační řešení je indikováno u pacientů se zvětšujícím se kontuzním ložiskem, velkým intracerebrálním hematomem, při expanzi s přetlakem struktur mozku přes střední čáru a při kompresi mozkového kmene, se zhoršujícím se vědomím, zornicovými abnormalitami, zhoršením neurologických příznaků. [22][23]
Z chirurgických výkonů se u otevřených a pronikajících poranění provádějí například: revize rány, odstranění cizích těles, elevace impresí kostí či kostních úlomků, kraniotomie, trepanace, evakuace hematomu, resekce zhmožděné tkáně, toaleta a dezinfekce rány, ošetření poraněných splavů, mozkových plen a také zavedení ICP čidla k monitorování intrakraniálního tlaku. V úvahu přichází i ventrikuloperitoneální drenáž u komunikujícího hydrocefalu vzniklého následkem traumatického subarachnoidálního krvácení či stereotaktická evakuace velkých hematomů se zavedenou evakuační kanylou. Při dekompresivní kraniektomii lze větší defekt překrýt kolagenním transplantátem a odstraněnou kostní ploténku konzervovat a následně reimplantovat. Důležitým doplňkem chirurgické léčby je farmakoterapie, zejména antibiotiky, antikoagulancii.
U těžce traumatizovaných pacientů je nutné myslet na rozvoj celkových reakcí organismu, které základní stav komplikují. Patří mezi ně:
- SIRS (Systematic Inflammatory Response Syndrome = syndrom systémové zánětlivé odpovědi) s následným narušením hemodynamiky, mikrocirkulace, s hypoxií tkání a jejich dysfunkcí; jeho základními příznaky jsou výkyvy tělesné teploty, tachykardie, tachypnoe, leukocytóza
- MODS (Multiple Organ Dysfunction Syndrome = syndrom multiorgánové dysfunkce) s poškozením nejdříve kardiovaskulárního systému, plic, ledvin, s obrazem sepse
- MOF (Multiple Organ Failure = syndrom multiorgánového selhání) s hyperkinetickou cirkulací, hypermetabolicko-hyperkatabolickým stavem
- ARDS (Adult/Acute Respiratory Distress Syndrome = syndrom akutního plicního selhání) s projevy dušnosti, tachypnoe, tachykardie, cyanózy
4.3.1
Monitoring pacientů s kraniotraumaty
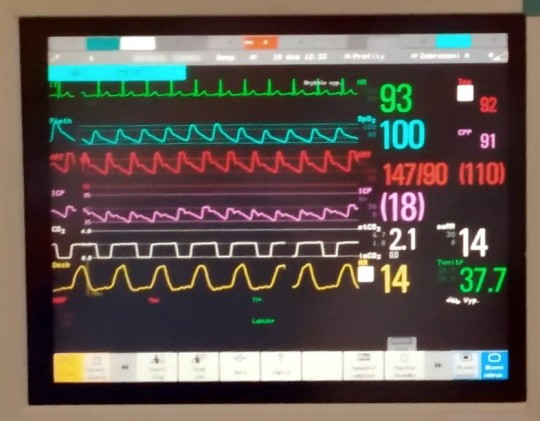
Do základního monitoringu patří: pulzová frekvence, dechová frekvence, pulzní oxymetrie, end-exspirační koncentrace oxidu uhličitého, invazivní arteriální krevní tlak, EKG, GCS, intrakraniální tlak, tělesná teplota, soulad pacienta s ventilátorem při umělé plicní ventilaci, nitrobřišní tlak, monitoring bolesti u pacientů při vědomí. (obr. 28, 29)
Úroveň intrakraniálního tlaku ovlivňují tři základní faktory: množství mozkomíšního moku, náplň mozkového cévního řečiště a velikost mozkové tkáně. Intrakraniální tlak (obr. 25) se měří pomocí intrakraniálního čidla (ICP). ICP čidlo je aplikováno u pacientů s Glasgow coma scale (GCS) o hodnotě 9 nebo 8 bodů a méně. Zavádí se na straně poranění/postižení v dutině lebeční. Neaplikuje se u neklidných pacientů. Fyziologické rozmezí intrakraniálního tlaku se u dospělých pohybuje mezi 7–15 mmHg, u dětí mezi 3–7 mmHg. Hodnoty ICP a MAP (Mean Arterial Pressure – střední arteriální tlak) se používají k výpočtu cerebrálního perfuzního tlaku (CPP), kdy se od hodnoty MAP odečítá hodnota ICP. Fyziologické rozmezí hodnot CPP se má pohybovat mezi 70 a 80 mmHg a nemá klesnout pod 60 mmHg. Cerebrální perfuzní tlak informuje o míře prokrvení mozkové tkáně, na kterém závisí míra okysličení a tím funkce mozku. Intrakraniální tlak lze měřit několika způsoby dle umístění čidla: epidurálně, subdurálně, subarachnoidálně, intraventrikulárně a intraparenchymálně. Nejvíce se využívají dvě posledně uvedená umístění.
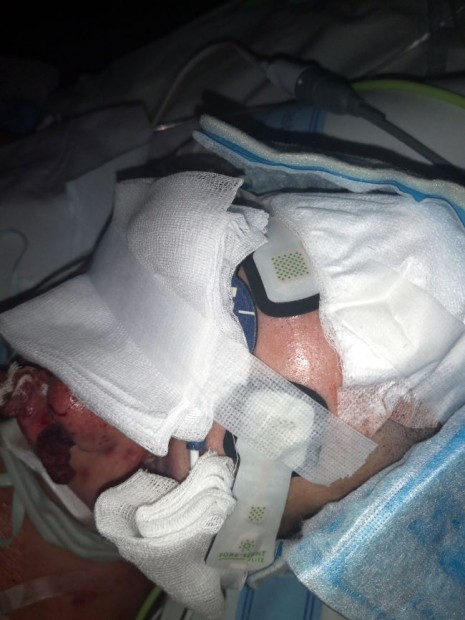
Obr. 25. Zavedené intrakraniální čidlo
Obrázek 25 ukazuje místo zavedení a způsob ošetření intrakraniálního čidla a ošetření poranění u pacientky s kraniotraumatem. Dále jsou zde vidět i dvě chladící „ploténky“, které zajišťují hypotermii (jedna z nich je odklopená rukou zdravotníka). Hypotermie snižuje nároky mozkové tkáně na spotřebu kyslíku a snižuje metabolické nároky mozku na živiny, zejména spotřebu glukózy. Dále se snižuje tvorba oxidu uhličitého. To vše zmírňuje progresi nezvratných změn mozkové tkáně.
Obr. 26. Monitoring pacienta s kraniotraumatem
Na obrázku 26 jsou vidět čidla umístěná na hlavě pacientky s kraniotraumatem. Dvě čidla umístěná proti sobě černě olemovaná zajišťují speciální monitoring. Jedná se o sledování transkraniální kapilární saturace v mozkové tkáni (monitor viz obr. 27). Každé čidlo monitoruje tuto saturaci v jedné hemisféře. Monitoring transkraniální kapilární saturace kyslíku v mozkové tkáni je indikován u pacientů s aktuální nebo předpokládanou stenózou karotid nebo s disekcí karotid. U pacientky na obrázku byla předpokládána právě disekce karotid, která se ale následně nepotvrdila. Pod těmito dvěma čidly je připevněno ještě další čidlo modré barvy monitorující pokožkovou saturaci krve kyslíkem. Nad těmito všemi čidly jsou vidět chladící „ploténky“ zajišťující hypotermii (jedna je odklopená) a ošetření výstupu intrakraniálního čidla.
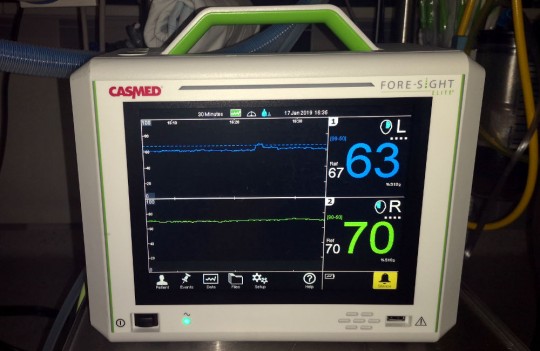
Obr. 27. Monitor pro sledování transkraniální kapilární saturace v mozkové tkáni
Obrázek 27 znázorňuje monitor pro sledování transkraniální kapilární saturace v mozkové tkáni. Jedná se speciální monitoring. Na hlavě pacienta jsou nalepena dvě čidla, každé čidlo snímá saturaci v jedné polovině mozku. Na monitoru zobrazená křivka a hodnota saturace modře udává stav saturace levé poloviny mozku, zeleně vyobrazené hodnoty vypovídají o pravé polovině mozku. Monitoring transkraniální kapilární saturace kyslíku v mozkové tkáni je indikován u pacientů s aktuální nebo předpokládanou stenózou karotid nebo s disekcí karotid.
Obr. 28. Pacientský monitor
Obr. 29. Detail obrazovky dýchacího přístroje
Definice
„Pro zachování funkce mozku je rozhodující průtok krve mozkem (cerebral blood flow). Dnes jej dokážeme již přímo monitorovat čidlem, které pracuje na základě termodiluce.“ [27], s. 34
Kromě hodnot ICP sledujeme také výskyt příznaků nitrolební hypertenze: bolest hlavy, zvracení, závratě, rozmazané vidění, hučení v uších, mydriáza, bradykardie, poruchy rytmu dýchání (Cheyne-Stokesovo, Biotovo), deprese, křeče, kvantitativní poruchy vědomí až kóma.
Speciální monitoring obsahuje: monitorování mozkového kyslíku jugulární oxymetrií, parciálního tlaku kyslíku v mozkové tkáni, monitorování průtoku krve mozkem, cerebrálního perfuzního tlaku, monitorování metabolismu mozku mikrodialýzou, sledováním pH a parciálních tlaků krevních plynů v mozku a teploty mozku.
Monitorování neurologického stavu zahrnuje: hodnocení Glasgow coma scale, stavu zornic (jejich šířky, fotoreakce, symetrie, velikosti), postavení očních bulbů, hodnocení motorické odpovědi končetin, svalového tonu, postavení končetin a charakteru hybnosti, příp. výskytu křečí.
Důležitý je monitoring biochemických parametrů, zejména stavu acidobazické rovnováhy vnitřního prostředí, glykémie, iontogramu, osmolarity séra, hladiny urey, dále vyšetřujeme krevní obraz, hematokrit, koagulační parametry, krevní skupinu a Rh faktor, provádíme biochemické vyšetření moči, močový sediment a další. [22], [26], [27]
Zkratky a základní anglická a česká terminologie
Latinská terminologie