Kapitola2
Invazivní vstupy – periferní žilní katetr, centrální žilní katetr, arteriální katetr, midline katetr, PICC, port
PERIFERNÍ ŽILNÍ KATETR
Indikace: Zavedení PŽK pacientům starším 3 let spadá do kompetence středního nelékařského personálu (dle vyhlášky č.55/2011 Sb. §4 ods.3a). Je to nejčastější invazivní výkon ordinovaný lékařem, indikací pro zavedení PŽK je aplikace léčiv, doplnění tekutin, transfuzních přípravků apod. s ohledem na pH a osmolaritu (aplikace elektrolytů, roztoků do 600 mosm/l, krevních derivátů, glukózy do 10 %, aminokyselin do 5 %, infuzních roztoků s pH 5–9). Z časového hlediska se používá ke krátkodobému využití a je první volbou při akutních příhodách.
Kontraindikace se týkají zejména stranové volby paže a lokalizace zavedení kanyly. Zahrnují zejména: infekce nebo poranění (popálenina, fraktura apod.) v místě předpokládané punkce, přítomnost arterio-venózní spojky pro hemodialýzu, otok končetiny, stav po operaci karcinomu prsu a riziko lymfedému, obrna končetiny, ev. nesouhlas pacienta apod.
Technická doporučení: Kanyla viz obr. 7 je jednorázová, sterilní (na trhu jsou k dispozici různé typy kanyl např. NovaCath Bad Gateway, BD Nevixa, Intocan Safety apod., předností je snadné zavádění a snížení rizika expozice krví). K zavedení PŽK preferujeme především horní končetiny (snadný přístup a manipulace, nižší riziko vzniku trombotických změn), vhodným místem je hřbet ruky, palcová strana předloktí nad zápěstím, vnitřní strana předloktí a loketní jamka, je vhodné vyhnout se kloubním přechodům a ohybům. Kanylu zavádíme po směru toku krve, čím větší je průměr kanyly, tím větší je třeba průsvit vény. Kanyla nikdy nesmí obturovat celý vnitřní průsvit žíly. Průměr kanyly volíme s ohledem na účel zavedení, v paliativní péči a u dětí využíváme malého průměru, v urgentních stavech volíme průměry větší. Aplikaci roztoků a léků bolusově do podkoží praktikujeme např. v zařízeních dlouhodobé péče ke krátkodobému použití k léčbě dehydratace.
Pomůcky ke kanylaci: kanyly, dezinfekce kůže, turniket, sterilní tampony, sterilní tampony pro extrakci, rukavice, emitní miska, fixační lepení, adaptér, stříkačka, proplach (preferujeme fyziologický roztok, aby se nezvyšovalo množství aplikovaného hypotonického roztoku), nádoba na ostrý infekční odpad, materiál k vypodložení končetiny, dokumentace. K uzavření žilního vstupu používáme bezjehlový konektor (chrání kanylu i pacienta proti vniknutí infekce).
Péče o zavedený PŽK: Kanylu kontrolujeme minimálně 1x denně (většinou však častěji, před každou aplikací léčiv). Pacienta edukujeme již při zavádění kanyly o šetrné manipulaci a včasném hlášení komplikací (bolestivost, pálení, zarudnutí apod.). Krytí kanyly používáme netransparentní (nevýhodou neprůhledného krytí je nemožnost vizuální kontroly), transparentní (průhledné, vodě odolné, ale na druhou stranu alespoň poloprodyšné, aby kůže mohla dýchat, nevýhodou mohou být reakce kůže pří zvýšené potivosti kůže), polotransparentní (kombinované). Převazujeme ihned vždy, pokud je krytí uvolněné, znečištěné nebo vlhkem prosakující, kontaminované. Běžně doporučené časy výměn jsou u krytí netransparentního 1x za 24 hod, polotransparentního 1x za 48 hod a transparentního 1x za 72 hod. Po aplikaci léčiv do PŽK provádíme proplach metodou start stop 10 ml FR (fyziologického roztoku) (4x za sebou přerušovaná aplikace 2–3 ml FR), bez aplikace léčiv do PŽK proplachujeme pravidelně po 12 hodinách stejným způsobem. O stavu PŽK provádíme záznam v dokumentaci (datum, čas, zavedení, místo vstupu, výměna krytí, proplach apod. dle standardů zdravotnického zařízení a doporučení výrobce).
Patologie spojené se zavedeným invazivním vstupem: Komplikace spojené se zavedením PŽK jsou uzávěr kanyly krevní sraženinou, embolie, poranění nervu apod. V době zavedení PŽK se může objevit flebitida, infiltrace, extravazace, sepse apod. Při odstraňování kanyly může nastat krvácení, embolie nebo vzniknout hematom apod. Příznaky patologických stavů zaznamenáváme do dokumentace a hlásíme lékaři.
- Flebitis – zánět žil, je nejčastější komplikací, projevující se bolestivostí, citlivostí, otokem a zarudnutím. Závažnost stavu lze hodnotit pomocí Klasifikace tíže flebitidy dle Maddona. Stupeň nula je stav bez bolesti a reakce v okolí, stupeň jedna je označení bolesti, stupeň dva označuje bolest a zarudnutí, stupeň tři označuje bolest, zarudnutí, otok a bolestivý pruh v průběhu žíly, stupeň čtyři se projevuje hnisavou sekrecí, otokem, zarudnutím a bolestivostí v průběhu žíly. Flebitidu rozlišujeme podle vyvolávající příčiny na mechanickou, chemickou a infekční. Léčba spočívá v odstranění kanyly, aplikaci protizánětlivé masti, přiložení studeného nebo alkoholového obkladu, apod.
- Extravazace, paravazace je průnik podané látky mimo cévní řečiště z důvodu poškození cévní stěny nebo zvýšení její propustnosti. Vzniká otok tkáně, zánět až nekróza. Kůže je bledá, na dotek chladná, oteklá, pacient udává pálení, škubání nebo bolest. Léčba spočívá v ukončení aplikace léčiv, aplikace antidota (pokud podaná látka antidotum má), studený nebo alkoholový obklad. Antidotum vychytává volné radikály, urychluje clearance extravazátu z tkání.
- Vzduchová embolie vzniká v situaci, jestliže vznikne negativní tlak v žíle, leží-li místo punkce nad úrovní srdce, nebo pokud je v infuzní soupravě velká vzduchová bublina, která je aplikovaná do cévního řečiště. Vzduchová embolie se může projevit dušností, respirační dechovou tísní, v plicní tkáni může vzniknout ischemie, následná nekróza tkáně až plicní infarkt.
- Poranění nervu nejčastěji vzniká v oblasti loketní jamky přímo hrotem kanyly nebo tlakem otoku či infiltrace. Pacient udává brnění, bolest, ztrátu citlivosti až ochrnutí části končetiny.
Extrakce kanyly: je indikovaná v případě ukončení léčby, známek místní reakce, extravazaci, neprůchodnosti kanyly, pokud uplynula doba pro zavedení kanyly dle standardu zdravotnického zařízení nebo výrobce. Samotná extrakce kanyly se provádí po hygienické dezinfekci rukou, s použitím jednorázových rukavic. Šetrně odstraníme stávající krytí, zhodnotíme místo vpichu, provedeme dezinfekci místa vpichu, mírným tahem extrahujeme kanylu a na místo vpichu přiložíme sterilní tampon a přelepíme náplastí. Místo vpichu lehce komprimujeme. Extrakci zaznamenáme do dokumentace.[3, 4, 5]
+
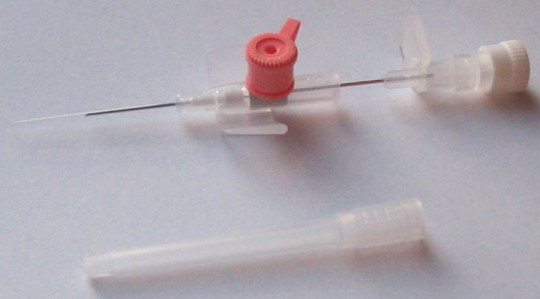
Zdroj: Autor Fifo, Intravenous cannula of brand Venflon (manufactured by BD / Becton Dickinson Infusion Therapy AB). 20G (1.0 x 32 mm). Sold in the UK. Inner needle partly removed. By me. Photo taken in 2006., licence Creative Commons BY-SA 2.5.
Obr. 7. Periferní žilní katetr velikost G20
CENTRÁLNÍ ŽILNÍ KATETR
Indikace: Zavedení CŽK spadá do kompetence lékaře, sestra připraví sterilní stolek a u výkonu lékaři asistuje. CŽK je nejčastěji používán na jednotkách intenzivní péče k zajištění adekvátního žilního přístupu, při akutním renálním selhání, kdy je zapotřebí akutní hemodialýza apod. Indikací centrální žilní kanylace je předpokládaná dlouhodobá terapie, aplikace látek s pH pod 5,0 a nad 9,0, osmolaritě nad 600 mosm/l, aplikace vazoaktivních látek, měření centrálního žilního tlaku, odběry krve, těžký stav s kolabovanými a poškozenými periferními žílami apod.
Kontraindikace se řídí podmínkami ze strany pacienta a technickým zajištěním zařízení. Ze strany pacienta zvažujeme zejména infekce v místě vstupu, anatomické parametry žíly, koagulopatie, syndrom horní duté žíly, nedrénovaný pneumothorax na protilehlé straně, závažné poranění v místě zavedení. Ze strany zařízení je nutno zvážit schopnost řešení možných komplikací, neznalost techniky, neschopnost zajistit hygienicko-epidemiologické podmínky (prevence katetrové infekce), ev. nesouhlas pacienta apod.
Technická doporučení: CŽK viz obr. 8 může být zaveden do podklíčkové žíly (v. subclavia), do vnitřní jugulární žíly (v. jugularis) nebo do femorální žíly (v. femoralis). Za postup lege artis je považováno zavedení CŽK po ultrazvukovém vyšetření, které posoudí stav jednotlivých žil. CŽK se používá jedno až pěticestný, a vzhledem k možné infekci každé z cest, je nutné zvážit, kolik jich bude nemocný skutečně potřebovat. Katetry lze volit:
- Netunelizované CŽK – využíváme u hospitalizovaných pacientů po kratší dobu, do 10 dnů, případně i déle (dle doporučení výrobce). Z důvodu pečlivého sledování a péče o ně nejsou vhodné pro domácí užívání (riziko komplikací infekčních, mechanických, trombotických apod.)
- Tunelizované CŽK – jsou vhodné pro použití mimo nemocnici (domácí prostředí, ambulantní léčbu apod.). Využíváme je k léčbě dlouhodobější (nad 6 týdnů), nejčastěji z důvodů domácí parenterální výživy, pravidelnému podávání léků apod. Katetr je před vstupem do žíly veden podkožním tunelem od místa vpichu a vyúsťuje na hrudníku (úroveň dolního okraje velkého prsního svalu) Katetr je opatřen konektorem s vnitřním závitem Luer-lock. Součástí katetru je antibakteriální manžeta, která tvoří překážku proti kolonizaci katetru mikroorganismy a porézní dacronova manžeta. Tyto systémy eliminují riziko prostupu infekce podél katetru. Předností katetru je snadná manipulace. Mezi tunelizované katetry patří např. Hickmanův, Broviacův a Groshongův katetr, vyráběny jsou ze silikonu nebo polyuretanu.
- Swanův-Ganzův katetr – speciální splavný (plovoucí) balónkový CŽK, který se používá v intenzivní medicíně, umožňuje měření tlaků v pravé síni, arterii pulmonalis, měření srdečního výdeje termodiluční metodou, saturace venozní krve kyslíkem apod.
Před vlastním zavedením CŽK je nutné minimalizovat možné komplikace spojené s jeho zavedením. Je vhodné odebrat anamnézu předchozích žilních vstupů, provést fyzikální a ultrazvukové vyšetření oblasti, kde bude katetr zaveden. Podmínkou je vyšetření koagulace. Katetr se zavádí Seldingerovou technikou.
Pomůcky ke kanylaci: Instrumentační stolek, sterilní roušky na stolek a perforovaná k rouškování místa vpichu, dezinfekce kůže, sterilní čtverce a tampony, sterilní nůžky, peán, skalpel (pokud není součástí setu), jehelec, šití s jehlou, sterilní voda, jednorázová stříkačka a jehla, lokální anestetikum (nejč. Mesocain 1%), koncovky pro uzavření katetru, sterilní krytí, emitní miska, set s CŽK (katetr, vodící drát, punkční jehla, dilatátor, skalpel, stříkačka). Pacient je zarouškován, lékař použije sterilní rukavice a jednorázové ochranné pomůcky těla a hlavy (empír, čepici a ústenku). Sestra si obléká taktéž jednorázové ochranné pomůcky těla a hlavy (nesterilní empír, čepici, ústenku) a podle potřeby sterilní/nesterilní rukavice.
Příprava pacienta: Pacient je seznámen s výkonem, indikací k zavedení katetru a možnými komplikacemi. Místo vpichu je zbaveno ochlupení (vhodnější je zastřižení chloupků speciálním strojkem, než oholení). Před zavedením CŽK se většinou zavede PŽK. Během výkonu probíhá monitorace fyziologických funkcí, EKG (elektrokardiografie) a saturace krve kyslíkem. Poloha pacienta závisí na lokalizaci zavedení.
- V. subclavia, v. jugularis – Trendelenburgova poloha, hlava směřuje na opačnou stranu, než je veden vpich, u v. subclavia je vhodné podložit ramena pod lopatkou k lepší identifikaci místa vpichu
- V. femoralis – pacient může být i s mírně zvednutým trupem.
Po dezinfekci kůže následuje rouškování. V případě neklidu pacienta může být indikovaná krátkodobá analgosedace. Sestra během zavedení katetru asistuje lékaři, monitoruje fyziologické funkce pacienta (tlak krevní, pulz, EKG), komunikuje s pacientem. Nakonec ošetří místo vpichu a překryje ho sterilním krytím. Po výkonu uvede pacienta do původní polohy. Po dekontaminaci pomůcek provede záznam do dokumentace, lékař vyplní protokol o zavedení CŽK. Správná pozice katetru (a případná komplikace) je verifikována pomocí ultrazvuku nebo rentgenu. Z důvodu vyloučení pneumothoraxu je vhodný rentgen provést s odstupem dvou hodin. Aplikace do katetru musí být schválena lékařem. „U všech centrálních žilních vstupů, které jsou zavedeny z povodí horní duté žíly, je doporučeno provádět přímo během zavedení kontrolu pozice distálního konce katétru, který se má nacházet v oblasti kavoatriální junkce nebo v horní části pravé síně. Nejpřesnější a současně jednoduchou a nenákladnou metodu představuje sledování intrakardiálního EKG. Správná pozice distálního konce katétru odpovídá pozici, kdy je maximální P vlna na intrakardiálním EKG. V případě, že je metoda omezeně použitelná nebo je-li zobrazení nejednoznačné, je třeba využít jinou metodu. Nicméně i u pacientů s fibrilací síní lze využít EKG navigace posouzením voltáže fibrilačních vln. Alternativou je ultrazvukové vyšetření, kdy se aplikuje fyziologický roztok s bublinkami vzduchu, což se při echokardiografickém znázornění projeví jako tzv. “sněhová bouře”. Další možností je skiagram hrudníku nebo skiaskopie ještě před ukončením výkonu.“ [Charvát, Jiří a kol., 2019, s. 9]
Péče o CŽK: Péče o CŽK je v kompetenci nelékařských zdravotnických pracovníků, kteří mají klíčovou roli v prevenci katetrových infekcí. Ošetřovatelská péče o pacienta se zavedeným CŽK je řízena standardem zdravotnického zařízení. Ošetřovatelská péče spočívá již v udržení aseptického prostředí při přípravě pomůcek k zavedení katetru a následně v péči o něj. CŽK kontrolujeme denně a převazujeme ihned při uvolněném krytí, při znečištění, při vlhkém prosaku krytí. Zhodnotíme místo vpichu a jeho okolí, zkontrolujeme fixaci a celistvost katetru. Převaz CŽK se provádí po hygienické dezinfekci rukou, sestra použije nesterilní rukavice, ústenku a čepici a odstraní staré krytí. Benzínem odstraníme zbytky po náplasti a odmastíme kůži. Následně vymění rukavice za sterilní a dále již pracuje se sterilními pomůckami (můžeme použít jednorázový převazovací set určený k převazu CŽK). Místo vpichu důkladně očistí sterilními čtverci nebo tampony, odstraní ev. zaschlé zbytky krve (nejč. štětičkou s 3% peroxidem vodíku). Po tomto očištění následuje dezinfekce kůže v okolí zavedení katétru. Dezinfekci provádíme 2x ze široka min 10 x 10 cm, vždy směrem od místa vpichu spirálově směrem ven. Tamponem se již nikdy nevracíme k místu vpichu. Po zaschnutí dezinfekce kryjeme sterilně místo vpichu, vhodné je použít krytí s antiseptikem např. Tegaderm, které obsahuje gelový čtverec s chlorhexidinem (výměna po 7 dnech). Dodržujeme expoziční doby jednotlivých krytí dle doporučení výrobce. Po dekontaminaci pomůcek provedeme záznam do dokumentace. Při manipulaci s CŽK dezinfikujeme volné bezjehlové porty ubrouskem obsahujícím dezinfekci chlorhexidinu a alkoholu před každou bolusovou aplikací. Port musí být při aplikaci suchý. Bezjehlové porty sterilně kryjeme. Po bolusové aplikaci CŽK propláchneme 10 ml FR metodou start stop, v případě intermitentní aplikace do CŽK proplachujeme linku pravidelně po 12 hodinách stejným způsobem. Uzavřený infuzní systém a jeho výměna se řídí roztokem, který je do cévního řečiště aplikován (aplikace lipidů a antibiotik za 24 hod, aplikace krystaloidů až 72 hod. apod.). Při výměně uzavřené infuzní linky uzavřeme konce katétrů z důvodu prevence vzduchové embolie. K aplikaci více linek současně používáme trojcestné kohouty a infuzní rampy. Provedeme záznam do dokumentace. K minimalizaci rizika výskytu komplikací uzavřený infuzní systém minimálně rozpojujeme. Dle indikace lékaře lze provést odběr krve z CŽK, používáme předem označený lumen. K odběru použijeme stříkačku (nepoužíváme menší než 10 ml), po dezinfekci bezjehlového portu odebereme 10 ml krve, kterou zlikvidujeme a poté provedeme odběr krevních vzorků, např. ABR (odběr krve acidobazické rovnováhy). Po odběru provedeme proplach linky 10 ml FR a výměnu bezjehlového portu 1x za den. Zaznamenáme do dokumentace. Nepoužívané linky katetru je možno vyplnit antikoagulační katetrovou zátkou (např. Intra-lock), vše záleží na typu katetru a způsobech daného zdravotnického zařízení.
Patologie: Komplikace spojené se zavedením CŽK jsou pneumothorax, hemothorax, chylothorax, vzduchová embolie, punkce tepny, hematom, srdeční arytmie, poranění brachiálního plexu, srdeční tamponáda apod. Komplikace spojené s užíváním CŽK jsou infekční (katétrová sepse), trombóza, uzávěr katetru, dislokace katetru, ruptura katetru a jeho migrace apod.
Extrakce katetru: Katetr je odstraněn v případě pominutí indikace k jeho zavedení, nebo pokud dojde k výskytu komplikací. Při extrakci katetru sestra asistuje lékaři. Pacienta uložíme do Trendelenburgovy polohy (prevence embolie). Extrakce katetru probíhá za aseptických podmínek. Sestra připraví sterilní čtverce, krytí, rukavice, dezinfekci, sterilní nůžky a pinzetu. Dle indikace lékaře provedeme stěr z kůže (po dezinfekci a po zaschnutí), stěr a konec CŽK odesíláme spolu s žádankou na mikrobiologické vyšetření kultivace a citlivosti. Místo vpichu sterilně kryjeme a komprimujeme, sledujeme místo vpichu a celkový stav pacienta. [1, 4, 5, 7, 9, 11, 12]
+
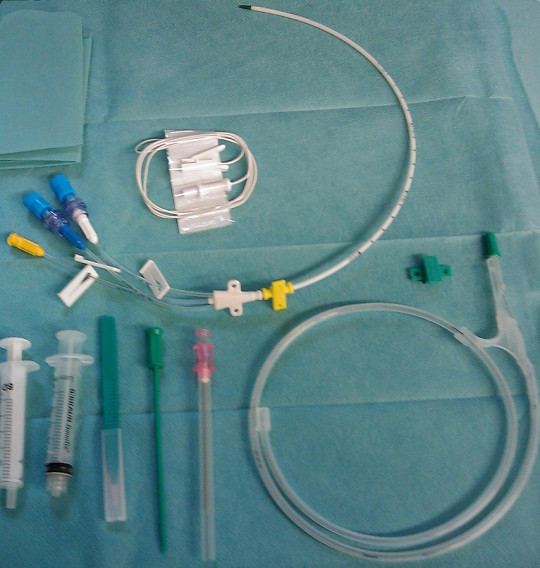
Obr. 8. Centrální žilní katetr
ARTERIÁLNÍ KATETR
Indikace: Zavedený arteriální katetr (AK) viz obr. 9 a 10, umožňuje měření změn arteriálního tlaku a odběr krevních vzorků ABR. Zavedení arteriálních katetrů je potřebné hlavně u hemodynamicky nestabilních pacientů, kteří vyžadují inotropní a tlakovou podporu, u pacientů, kteří mají vazodilatační terapii.
Arteriální tlak je tlak v arteriálním řečišti mezi aortální chlopní a odporovými periferními arteriolami v průběhu srdečního a dechového cyklu. Podstatou měření arteriálního tlaku je zavedení katetru do arterie, kde je převodníkem tlak změněn na elektrický signál, který je převeden na obrazovku monitoru do grafické a číselné podoby.
Kontraindikace: Mezi kontraindikace zavedení arteriálního katetru patří krvácivé nemoci, předchozí cévní výkony nebo infekce v místě vpichu, periferní cévní onemocnění apod.
Technická doporučení: Mezi časté místo vpichu kanylace arterie se řadí arterie radialis díky své přístupnosti a přítomnosti kolaterálního krevního oběhu. Alternativním místem zavedení je femorální arterie (lze použít u pacientů bez onemocnění aterosklerózou), a. brachialis nebo arterie dorsalis pedis. Axilární arterie se nedoporučuje z důvodu blízkosti nervových svazků. Ke kontinuálnímu měření krevního tlaku je nutné připojit arteriální katétr přes měřící komůrku k vaku s FR s přetlakovou manžetou (tlak v manžetě udržujeme na 250–300 mm Hg, některá zdravotnická zařízení do FR v přetlaku aplikují heparin). Tím je zajištěná neustálá průchodnost kanyly a nedochází ke zpětnému toku krve do měřícího systému. Celý měřící systém musí být řádně odvzdušněn a musí těsnit. Před počátkem měření se provede kalibrace systému a opakuje se min. po 24 hodinách a vždy po rozpojení kabelu. Tlakový převodník musí být umístěn v úrovni srdce.
Pomůcky ke kanylaci: Sestra připraví sterilní tampony, set pro zavedení arteriálního katetru nebo arteriální katetr, dezinfekci kůže, lidokain pro lokální anestezii, jehly a stříkačky (k aplikaci anestetika, proplachu kanyly), fixační materiál (jednorázové lepící podložky pro fixaci katetru např. Statlock, speciální náplasti např. Grip-lok, fixační pásky např. TR band apod.), šicí materiál (jehelec, peán, pinzeta, nůžky, chirurgické šití), sterilní rukavice, emitní misku, perforovanou roušku, tlakovou manžetu, 500ml FR s infuzním setem, tlakový snímač a držák a indikátory na arteriální linku. Dále ochranné pomůcky pro lékaře a sestru. Kanylaci arterie provádí lékař za aseptických podmínek, stejně jako zavedení CŽK. Před katetrizací a. radialis se doporučuje provést Allenův test. Nemocný zatne ruku do pěsti, lékař nebo sestra provede kompresi a. radialis a a. ulnaris. Čeká se na nástup známek ischemie ruky, ruka je po natažení bledá. Pokud nedojde po uvolnění a. ulnaris do 10 sekund k obnovení prokrvení ruky, je a. radialis ke kanylaci nevhodná.
Péče o AK: Katetr je nutné pravidelně asepticky ošetřovat a kontrolovat místo vpichu a okolí, stejně jako CŽK. Dle standardu zdravotnického zařízení se provádějí pravidelné stěry z okolí místa vpichu katetru na mikrobiologické vyšetření. Končetinu je třeba imobilizovat tak, aby nedocházelo k dislokaci nebo kompresi katetru. Pravidelně je nutno kontrolovat pevnost spojů jednorázových systémů s kontinuálním proplachem. Do linky se nesmí aplikovat žádné léky, je vhodné arteriální linky jasně označit, aby nedošlo k náhodné aplikaci léků do arterie. Do linky nesmí vniknout vzduch, systém musí být zajištěn proti rozpojení, všechny spoje musí být šroubovací. Sestra pravidelně sleduje prokrvení končetiny, barvu kůže, prokrvení nebo např. brnění prstů. Změny neprodleně hlásí lékaři. Proplachový roztok (FR 1/1) sestra mění min. 1x za 24 hodin. Arteriální set měníme dle doporučení výrobce. Převaz krytí provádíme dle typu krycího materiálu a doporučení výrobce.
Patologie: Nejzávažnější komplikací je trombóza, jejíž riziko výrazně stoupá po 72 hod. po zavedení katetru. Další nebezpečí spočívá v podobě katetrové sepse (72 až 96 hodin po zavedení) a technických faktorech – v možném nechtěném rozpojení katetru a náhlém prudkém tepenném krvácení, pacientovi hrozí fatální hemoragický šok. Náhodné podání farmak do arteriálního katetru může vést k závažné ischemii, nekróze tkáně, případně až ztrátě končetiny (po aplikaci farmaka je končetina bílá, mramorovaná, na dotek chladná). V případě využití katetru po dobu 48 hodin, je riziko minimální.
Extrakce katetru: Arteriální vstup ruší lékař (popř. sestra se specializovanou způsobilostí pod přímým dohledem lékaře), sestra asistuje při výkonu. Sestra připraví sterilní tampony, dezinfekci na kůži, sterilní nůžky a pinzetu, rukavice, emitní misku a pomůcky k fixaci a kompresi – náplast, elastické obinadlo apod. Pacienta seznámíme s výkonem, provedeme hygienickou dezinfekci rukou a navlékneme si rukavice. Po odstranění fixace lékař nerozpojený katetr jemně vytáhne s proplachovým systémem a komprimuje místo vpichu sterilním tamponem. Po vyjmutí katetru provádíme palpačně kompresi místa vpichu cca 10 minut a poté pevně přelepíme a zafixujeme elastickým obinadlem (nebo dle zvyklostí oddělení, lze také použít např. sáček s pískem, fixační pásky apod.). Sestra kontroluje krvácení, barvu, teplotu a prokrvení končetiny, brnění a pulzaci. Změny stavu hlásí lékaři. [6, 7, 8, 9, 10]
+
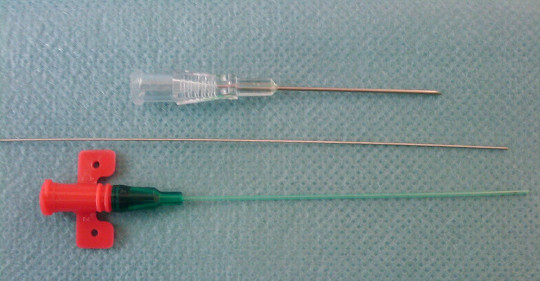
Zdroj: Autor Privatarchiv Foto von MrArifnajafov, Arterial catheter, licence Creative Commons BY 3.0.
Obr. 9. Zavedení Seldingerovou technikou
+
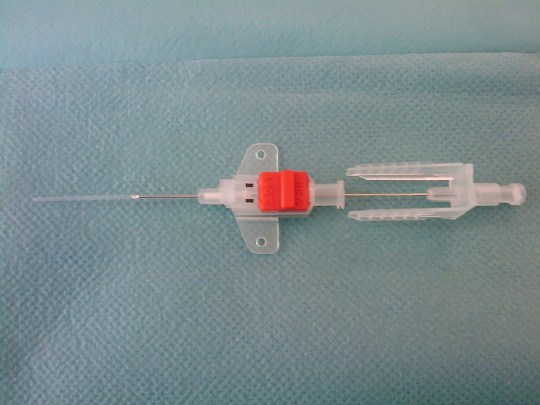
Zdroj: Autor Privatarchiv Foto von MrArifnajafov, Arteriyal kateter (punksion), licence Creative Commons BY 3.0.
Obr. 10. Arteriální katetr
MIDLINE KATETR
Indikace: Midline katetr se nejčastěji zavádí u pacientů vyžadujících intravenózní terapii delší než 72 hodin. Využívá se pro ambulantní a domácí péči.
Technická doporučení: Midline katétr je periferní žilní katetr, dlouhý 20–25 cm, který se nejčastěji zavádí pod ultrazvukovou kontrolou nad horní loketní jamkou, jeho distální konec spočívá v horní části paže (v. axilaris). Katetry jsou zaváděny mikro-Seldingerovou technikou, kdy se k punkci jehly používá velmi tenká jehla G21 nebo se zavádějí přes rozlomitelnou kanylu Seldingerovou metodou. Aplikace léčiv je omezena stejně jako u aplikace léčiv do PŽK.
Péče o midline katetr: Péče o midline katetr je obdobná jako péče o PŽK a PICC. [1, 4, 9]
PICC
Indikace: Periferní implantovaný centrální žilní katetr, viz obr. 11, se zavádí pro střednědlouhodobou a dlouhodobou léčbu do jednoho roku. Je vhodný pro domácí, ambulantní i nemocniční léčbu. Je vhodný pro onkologicky nemocné během paliativní péče.
Technická doporučení: PICC se zavádí do žilního řečiště v paži pod ultrazvukovou kontrolou v lokální anestezii, vhodné umístění je v. basilica, v. cephalica, v. brachialis nebo v. mediana cubiti. Podmínkou zavedení je dostatečný průsvit žíly, katetr nesmí zabírat více než 45 % z celkového průsvitu.
Pomůcky ke kanylaci: Sestra připraví na sterilní stolek PICC s vodícím drátem, punkční jehlu, zaváděcí sheat, bezjehlový port, 2x stříkačku o 10 ml, 1x stříkačku o 20ml, 1x oranžovou jehlu, skalpel, 1x chirurgické nůžky, 3x peán, 2x sterilní roušku k zakrytí pacienta, 1x sterilní roušku s otvorem ke krytí místa punkce, sterilní návlek na UZ sondu, sterilní gel, sterilní fyziologický roztok v nádobě o objemu 250 ml, fixaci PICC, sterilní čtverce k osušení a krytí PICC, adhezivní lepící folii ke krytí PICC a turniket ke zaškrcení paže, 10 ml Mesocainu 1% a dezinfekční přípravek na kůži, měřítko ke změření potřebné délky katétru. Kanylaci provádí lékař, sestra mu asistuje a vše probíhá za přísně aseptických podmínek.
Péče o PICC: Péče o PICC je v kompetenci všeobecné sestry, která dodržuje zásady aseptického ošetřování. K aplikaci a proplachu katetru používáme stříkačky 10 ml a větší. Při otevření katetru musí být hrdlo katetru pod úrovní srdce, katetr neohýbáme, nezalamujeme, postupujeme s dodržením bezpečnostních pravidel. Proplachujeme FR metodou start stop. Převaz PICC provádíme 1x za 7 dní nebo v případě uvolnění krytí či jeho znečištění. Po hygienické dezinfekci rukou si nasadíme ústenku a čepici. Odstraníme původní krytí, zkontrolujeme a vyhodnotíme místo vpichu, okolí, fixaci a celistvost katetru. Benzínem očistíme zbytky náplasti a odmastíme kůži. Očistíme a odezinfikujeme místo vpichu, necháme zaschnout a sterilně kryjeme. Vyměníme bezjehlový port a kryjeme ho sterilním čtvercem. Vyměníme fixaci Stat-Lock nebo Grip-Lock, zajišťující fixaci bránící vytažení katétru. Provedeme záznam do dokumentace. Z PICC lze provést odběr krve, po dezinfekci bezjehlového portu odtáhneme 10 ml krve, kterou zlikvidujeme. Poté lze odebrat potřebné množství krve. Odběr ukončíme proplachem linky 10 ml FR metodou start stop.
Patologie: Komplikacemi mohou být infekce v podobě katétrové sepse, místní infekce na kůži, dislokace katétru apod.
Extrakce katetru indikuje a provádí lékař, sestra asistuje.[1, 3, 4, 6]
+

Obr. 11. PICC
PODKOŽNÍ PORT
Indikace: Podkožní port je cévní vstup určený pro dlouhodobou intravenózní aplikaci. Nejčastěji je určen pro onkologicky nemocné, podstupující léčbu agresivními cytostatiky. Implantabilní podkožní port představuje uzavřený systém skládající se z komůrky a katétru zavedeného do centrální žíly. Komůrka je kryta silikonovou membránou, která odolá až 3000 vpichů speciální jednodenní nebo několikadenní tzv. Huberovou jehlou. Port je určen pro dlouhodobé použití (roky). Pacient má u sebe portový průkaz.
Technická doporučení: Pro punkci komůrky se používá Huberova jehla. Sestra i pacient použijí ústenku, po dezinfekci rukou si sestra navlékne sterilní rukavice a provede dezinfekci kůže. Spojovací hadičku s Huberovou jehlou propláchne FR a vyzve pacienta k nádechu. Komůrku zafixuje mezi palcem a ukazováčkem. Provedeme punkci membrány (ucítí zvýšený odpor, jehla musí narazit až na dno portu), po vpichu již jehlou netočíme. Pomalu aspirujeme 5 ml krve a poté propláchneme 10–20 ml FR (dávka a koncentrace je řízena typem portu a doporučenými postupy zdravotnického zařízení). Port není vhodný pro rychlou aplikaci kontrastní látky a aplikaci velkého množství objemu přetlakem. Z portu lze odebírat krev na vyšetření (kromě koagulace). V době nepoužívání je port uzavřen heparinovou zátkou (příprava 9,5 ml FR a 2500 j Heparinu, aplikuje se 5 ml směsi), kterou je nutné před každou aplikací odtáhnout do stříkačky. Před aspirací krve provedeme dezinfekci oblasti vpichu nad komůrkou portu. U heparinového portu odtáhneme heparinovou zátku a následně ještě 5 ml krve, provedeme odběr. Po odběru propláchneme 10–20 ml FR a zajistíme opět heparinovou zátkou. Na žádance vyznačíme – odběr z portu.
Péče o PORT: Pečujeme obdobně jako o ostatní vstupy do cévního řečiště, přísně asepticky. Portovou jehlu fixujeme proti pohybu, převazujeme při znečištění krytí a dle doporučení výrobce. Používáme stříkačky o objemu 10 ml a více, po aplikaci léčiv port vždy proplachujeme 20 ml FR. Sledujeme pravidelně místo vpichu a okolí. Veškeré změny hlásíme lékaři a zaznamenáváme do dokumentace.
Patologie: Komplikacemi mohou být infekce v podobě katetrové sepse, místní infekce na kůži, dislokace katétru apod.
Extrakce portové jehly: Při vytahování jehly přitlačíme port, jehlu vytahujeme kolmo k portu při tlaku na systém portu. Místo vpichu odezinfikujeme a sterilně překryjeme. Provedeme lehkou kompresi. Při extrakci jehly z heparinových portů dle ordinace lékaře aplikujeme heparinovou zátku 5 ml na proplach katetru a dále aplikujeme pomalu do vytažení jehly cca 1 ml tak, aby se směs dostala do komůrky portu. Provedeme záznam do portového průkazu. [1, 3, 4, 6]