12.3
Lipidy a rizikové faktory rozvoje aterosklerózy
Poruchy metabolismu cholesterolu, ale i dalších lipidů mají úzký vztah k rozvoji aterosklerózy, proto bude jejich hodnocení provedeno v tomto kontextu. Ateroskleróza je hlavní příčinou kardiovaskulárních onemocnění, která způsobují téměř polovinu úmrtí v naší republice.
Při rozvoji aterosklerózy a jejích komplikací se uplatňuje řada tzv. rizikových faktorů, podporujících vlastní rozvoj aterosklerózy a mnohdy i trombózy. Ateroskleróza vede díky ukládání cholesterolu ve stěně tepen k postupnému zužování jejich průsvitu a ke ztrátě nesmáčivé výstelky cév. Trombus, vytvořený na tomto terénu, pak vyvolá rychlý uzávěr cévy. Řada rizikových faktorů ovlivňuje oba procesy současně, i když nestejnou mírou.
+
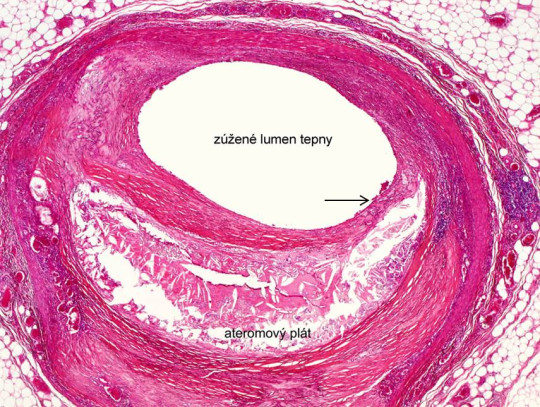
Zdroj: Autor P. Mukenšnábl, Histologický obraz řezu tepnou postiženou aterosklerózou, licence Creative Commons BY-SA 4.0.
Histologický obraz řezu tepnou postiženou aterosklerózou; šipka ukazuje zeslabení vazivového krytu aterosklerotického plátu, kde může dojít k ruptuře a následnému růstu trombu
+
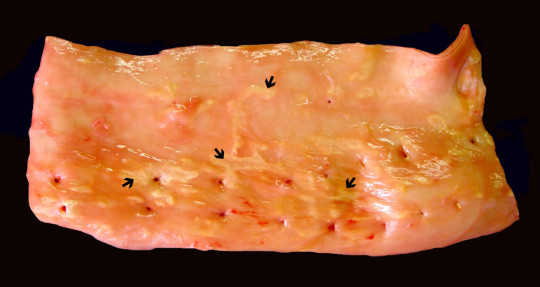
Zdroj: Autor P. Mukenšnábl, Hrudní aorta s počínajícími aterosklerotickými změnami – na „tukové proužky“ ukazují šipky, licence Creative Commons BY-SA 4.0.
Hrudní aorta s počínajícími aterosklerotickými změnami – na „tukové proužky“ ukazují šipky
Rizikové faktory rozvoje aterosklerózy lze rozdělit na neovlivnitelné (věk, mužské pohlaví, pozitivní rodinná anamnéza, typ osobnosti) a ovlivnitelné, mezi které patří většina „laboratorních“ faktorů, především poruchy metabolismu lipidů, a dále hypertenze a kouření.
12.3.1
Poruchy metabolismu lipidů (lipoproteinů)
Poruchy metabolismu lipidů resp. lipoproteinů dělíme do tří skupin:
- izolovaná hypercholesterolémie;
- izolovaná hypertriacylglycerolémie (v praxi se často používá termín hypertriglyceridémie);
- smíšená (kombinovaná) hyperlipidémie se zvýšenými koncentracemi obou základních lipidů.
Podle příčiny můžeme poruchy metabolismu lipoproteinů dělit na:
- primární – jsou to choroby samy o sobě, nejsou způsobené žádnou jinou příčinou; jsou vrozené a podmíněné geneticky;
- sekundární, které jsou důsledkem jiného onemocnění nebo nevhodného životního stylu (např. pacienti s hypothyreózou mívají vysokou hladinu cholesterolu, diabetici či alkoholici mívají vysoké triacylglyceroly).
Nejtěžší dědičnou poruchou je familiární hypercholesterolémie. Částice LDL se nemohou dostat do buněk pro chybění LDL receptorů či pro změnu struktury apoB-100. Kolují v krvi a pronikají do cévní stěny; ukládání cholesterolu ve stěně tepen je počátečním stadiem aterosklerózy. Choroba vede k časnému rozvoji aterosklerózy s komplikacemi, jako je infarkt myokardu, v mladém věku.
Z dalších dědičných poruch metabolismu lipidů zmíníme familiární hypertriacylglycerolémii, která je poměrně častá. Je způsobena zvýšenou hladinou VLDL a obvykle se na ní podílí i nevhodný životní styl, např. konzumace alkoholu. Pacienti mají zvýšené riziko kardiovaskulárních chorob.
12.3.1.1
Metabolický syndrom
Jedná se o soubor příznaků (rizikových faktorů), které se často vyskytují společně na podkladě inzulinové rezistence (proto také syndrom inzulinové rezistence); jeho významnou součástí je porucha metabolismu lipidů. Je to onemocnění hromadného výskytu, na kterém se kromě genetické dispozice výrazně podílí životní styl spojený s nedostatkem pohybu, nadbytečným energetickým příjmem a stresem, čímž se řadí mezi civilizační onemocnění. Odhaduje se, že v našich podmínkách může během života postihnout až polovinu populace. Patří k němu následující známky:
- abdominální obezita, definovaná obvodem pasu u mužů ˃ 102 cm, u žen ˃ 88 cm;
- hladina triacylglycerolů ≥ 1,7 mmol/l;
- hladina HDL-cholesterolu u mužů ˂ 1,0 mmol/l a u žen ˂ 1,3 mmo/l;
- krevní tlak ≥ 130/85 mm Hg;
- porucha metabolismu glukózy (prediabetes nebo dokonce diabetes mellitus 2. typu).
Metabolický syndrom je definován jako přítomnost minimálně tří znaků z pěti výše uvedených. Představuje vysoké riziko kardiovaskulárních onemocnění, diabetu 2. typu a také některých zhoubných nádorů.
12.3.1.2
Léčba poruch metabolismu lipidů
Pokud je porucha metabolismu lipidů způsobena jiným onemocněním (onemocnění štítné žlázy, nefrotický syndrom, diabetes, alkoholismus), je třeba léčit toto onemocnění, porucha metabolismu lipidů se zlepší s kompenzací základní choroby.
Pacienti s vysokou hladinou triacylglycerolů by měli snížit příjem tuků, ale i glycidů a alkoholu v potravě. U osob s nadváhou či dokonce obezitou je třeba redukce tělesné hmotnosti: snížení příjmu energie, dostatek zeleniny, ovoce, zvýšení tělesné aktivity. U nemocných s hypercholesterolémií se omezují živočišné tuky. Nepomohou-li dietní a režimová opatření nebo má-li pacient závažnou dědičnou poruchu metabolismu lipidů, přistupujeme k medikamentózní léčbě. Existují léky, snižující syntézu cholesterolu (statiny, kyselina bempedová) nebo jeho vstřebávání v tenkém střevě (ezetimib), jiné snižují hladinu triacylglycerolů (fibráty).
V poslední době se objevily další vysoce účinné léky familiární hypercholesterolémie; brání degradaci LDL receptorů a tím zvyšují jejich počet na povrchu buněk. Další možností biologické léčby závažné hypercholesterolémie je zábrana vzniku LDL částic na úrovni transkripce genu pro apoB; tento způsob ovlivnění hyperlipidémie je již uveden do praxe a budou následovat další, cílené na jiné bílkoviny metabolismu lipoproteinů. Je proto potřebná správná diagnostika, aby byla tato vysoce nákladná léčba podávána účelně těm nejtěžším pacientům.
Riziko představuje zvýšená hladina cholesterolu, LDL-cholesterolu i triacylglycerolů. HDL-cholesterol je naopak chápán jako ochranný faktor, zajišťuje vyloučení přebytečného cholesterolu z organismu; vyšší je fyziologicky u žen a dá se zvýšit pravidelnou fyzickou aktivitou. V poslední době se ukazuje, že příliš vysoká hladina HDL-cholesterolu může paradoxně kardiovaskulární riziko zvyšovat.
Cílem léčby je snížit hladinu triacylglycerolů pod 1,7 mmol/l, cholesterolu pod 5 mmol/l, LDL-cholesterolu pod 3,0 mmol/l. U nemocných, kteří již kardiální příhodu prodělali nebo mají zvýšené kardiovaskulární riziko, bychom měli docílit ještě nižší hodnoty. U LDL-cholesterolu platí: čím je nižší, tím lépe.
12.3.2
Další rizikové faktory aterosklerózy se vztahem k laboratornímu vyšetření
Laboratorní vyšetření pomáhá odhalit i další rizikové faktory se vztahem k ateroskleróze. Patří k nim:
- C-reaktivní protein (CRP) může jakožto marker zánětu ukázat zánětlivé změny v cévní stěně při ateroskleróze; onemocnění může signalizovat již mírné zvýšení CRP na 3 – 10 mg/l, samozřejmě po vyloučení ostatních zánětlivých stavů.
- Fibrinogen – je-li jeho hladina zvýšena, je vyšší riziko aterotrombotických příhod. Fibrinogen však pravděpodobně podporuje i přímo růst aterosklerotických plátů.
- Lipoprotein (a) je částice ze skupiny LDL, má však navíc apolipoprotein (a). Jeho molekula se podobá plazminogenu, může tedy bránit jeho přeměně na plazmin, který se uplatňuje při rozpouštění trombů.
- Homocystein je aminokyselina obsahující síru; není součástí bílkovin, vzniká však v organismu z methioninu. K odstranění homocysteinu jsou třeba kromě příslušných enzymů i vitaminy skupiny B, zejména kyselina listová a vitamin B12. Zdá se, že úloha homocysteinu v rozvoji aterosklerózy se přeceňovala – snížení jeho hladiny podáváním uvedených vitaminů nevedlo k omezení výskytu kardiovaskulárních příhod.
- Závažnými rizikovými faktory kardiovaskulárních chorob je diabetes mellitus a chronické selhání ledvin: i u těchto nemocných hraje laboratorní vyšetření zásadní roli v diagnostice a kontrole léčby.
12.3.3
Odhad kardiovaskulárního rizika
Pojmem kardiovaskulární riziko obvykle označujeme absolutní riziko manifestace aterosklerózy v podobě kardiovaskulárních onemocnění. Jinou léčbu budeme doporučovat pacientovi, který má kardiovaskulární (KV) riziko nízké, a jinou pacientovi, který ho má vysoké.
V České republice (resp. v celé Evropě) se k odhadu KV rizika používají tabulky SCORE (od Systematic Coronary Risk Estimation Project). Z tabulek SCORE se odečítá desetileté riziko fatální KV příhody (tedy riziko úmrtí na ni) v procentech. Pokud by nás zajímalo, jaké má pacient celkové KV riziko, tedy včetně nefatálních KV příhod, musíme hodnotu rizika odečtenou z tabulek SCORE vynásobit u mužů číslem 3 a u žen číslem 4.
Mezi pět základních rizikových faktorů, které KV riziko určují, patří: věk, pohlaví, kouření, systolický krevní tlak a koncentrace cholesterolu v krvi; některé odhady místo celkový cholesterol užívají tzv. non-HDL-cholesterol. Nejnovější tabulky SCORE z r. 2019 existují ve dvou variantách. První platí k odhadu KV rizika v zemích s nižším kardiovaskulárním rizikem, druhou variantu tabulek SCORE používáme v zemích s vyšším kardiovaskulárním rizikem – k nim patří bohužel i Česká republika. Tabulky SCORE platí jen u pacientů v primární prevenci KV onemocnění a zdaleka ne u všech. V úvahu při odhadu KV rizika musíme brát i faktory, které v tabulkách nejsou (předčasný výskyt KV onemocnění v příbuzenstvu či dokonce u pacienta samotného, diabetes mellitus a přítomnost pozdních komplikací diabetu, selhání ledvin apod.).
+
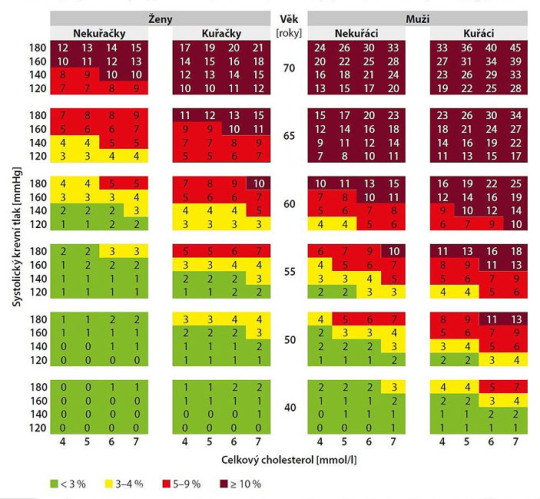
Zdroj: Autor http://www.szu.cz, SCORE tabulka – celkový cholesterol, licence Creative Commons BY-SA 3.0 CZ.
Odhad kardiovaskulárního rizika podle tabulek SCORE; převzato z http://www.athero.cz, „SCORE tabulka – celkový cholesterol“
Závěrem je třeba konstatovat, že většina rizikových faktorů je ovlivnitelných, ať už změnou chování a životosprávy nebo léčbou. Cílem by mělo být vyhledat ohrožené jedince co nejdříve, kdy jsou zjištěné poruchy v počátcích a tudíž nejlépe ovlivnitelné. Všechna opatření by měla být komplexní s cílem co nejvíce snížit KV riziko.
Souhrn
Kapitola začíná popisem vlastností lipidů a lipoproteinů. Následuje podrobný popis metabolismu lipoproteinů, který je nutný pro pochopení jejich funkce a vztahu k závažným chorobným stavům, především ateroskleróze. Jsou uvedeny v praxi užívané metody stanovení lipoproteinů a jejich složek – lipidů i apolipoproteinů. Dále jsou popsány nejčastější poruchy metabolismu lipidů (lipoproteinů); pozornost je věnována dědičným poruchám i poruchám získaným, kam lze zařadit i metabolický syndrom. Stručně jsou probrány zásady léčby poruch metabolismu lipidů. Následuje výčet dalších („nelipidových“) rizikových faktorů aterosklerózy. Kapitola končí vysvětlením pojmu kardiovaskulární riziko a popisem způsobu, jak ho odhadnout podle tabulek SCORE.
Student vysvětlí metabolismus lipoproteinů včetně jeho vztahu k chorobným stavům, především ateroskleróze. Charakterizuje metody stanovení lipoproteinů a jejich složek – lipidů a apolipoproteinů. Vysvětlí příčinu a následky familiární hypercholesterolémie. Vyjmenuje složky metabolického syndromu. Vymezí pojem kardiovaskulární riziko a uvede výčet hlavních rizikových faktorů kardiovaskulárních chorob.
Sérová koncentrace cholesterolu u nemocného s nízkým KV rizikem by měla být nižší než
Nejvyšší podíl triacylglycerolů je v následujících typech lipoproteinů
Přebytečný cholesterol je z tkání odváděn prostřednictvím
Mezi složky metabolického syndromu patří
Mezi hlavní faktory, určující kardiovaskulární riziko, patří