8.3
Diabetes mellitus
Diabetes mellitus je metabolické onemocnění, jehož incidence jeví ve vyspělých, ale i v rozvíjejících se zemích stále rostoucí tendenci. Zatímco před 30 lety bylo v Československu asi 4 % diabetiků, dnes jejich podíl na celkové populaci České republiky přesáhl 8,5 %; je přitom pravděpodobné, že asi 5 % osob má diabetes, aniž by o tom věděly, dalších 5 % má tzv. prediabetes.
Diabetes mellitus je onemocnění velmi závažné z hlediska možných komplikací, které zkracují život nemocného a navíc nadměrně finančně zatěžují zdravotní systém. Nesmírně důležitá je včasná diagnostika onemocnění, aby se včas zahájenou léčbou předešlo rozvoji komplikací diabetu. Laboratorní vyšetření hraje zásadní roli
- v diagnostice onemocnění;
- v kontrole průběhu a úspěchu léčby;
- při včasném odhalení hrozících komplikací.
8.3.1
Klinické a laboratorní známky diabetu
Klinické známky diabetu vycházejí především ze ztrát glukózy močí, doprovázených osmotickou diurézou. Nemocný má tedy polyurii (zvýšený objem moči), následně polydipsii (nadměrně pije) a ubývá na váze, neboť ztrácí vodu a energeticky bohaté látky (glukózu, mnohdy i ketolátky) močí.
Laboratorní známky diabetu mohou být velmi snadno odvozeny ze znalosti účinku inzulinu (resp. podle absence jeho účinku):
- hyperglykémie (glukóza nemůže pronikat do buněk pro nedostatek inzulinu nebo nedostatečnou citlivost tkání na inzulin);
- glykosurie (při překročení tzv. renálního prahu pro glukózu převýší nabídka glukózy buňkám proximálního tubulu ledvin jejich absorpční maximum a glukóza se dostane do definitivní moči);
- ketonémie a ketonurie (buňkám chybí glukóza, musí tedy získávat energii štěpením tuků resp. mastných kyselin; ty však neumíme dokonale spálit, aniž by se současně nemetabolizovala glukóza. Výsledkem je tvorba ketolátek v játrech – kyseliny acetoctové a β-hydroxymáselné a acetonu. Uvedené kyseliny jsou příčinou metabolické (keto)acidózy.
8.3.2
Typy diabetu
Diabetes mellitus není jednotné onemocnění, rozeznáváme několik typů diabetu.
Onemocnění tvoří méně než 10 % všech případů diabetu. Postihuje většinou mladé jedince, často vzniká již v dětském věku; proto dřívější označení „juvenilní“. Jde o skutečný defekt tvorby inzulinu, vyvolaný postupným zánikem β-buněk Langerhansových ostrůvků. Příčinou je autoimunitní proces, kdy specifické cytotoxické T-lymfocyty působí destrukci β-buněk pankreatu.
8.3.2.2
Diabetes mellitus 2. typu (DM2)
Sem patří většina diabetiků a jejich počet neustále narůstá. Onemocnění postihuje starší osoby, velmi často obézní. V poslední době však pozorujeme posun počátku onemocnění do mladšího věku; příčinou je zejména nadměrný přívod energie a zároveň nedostatečná fyzická aktivita u geneticky predisponovaných osob. Stav je charakterizovaný inzulinovou rezistencí, kterou se organismus zprvu snaží překonat zvýšenou produkcí inzulinu; v pokročilejším stadiu produkce inzulinu klesá.
8.3.2.3
Gestační diabetes mellitus (GDM)
Pojmem gestační diabetes mellitus (GDM) je označována porucha tolerance glukózy vzniklá v těhotenství, která odpovídá kritériím pro diabetes mellitus nebo pro porušenou glukózovou toleranci; postihuje 5 – 15 % těhotných. Všechny těhotné ženy jsou podrobeny screeningu gestačního diabetu; podrobněji viz kap. 25.
8.3.2.4
Ostatní specifické typy diabetu
Destrukci β-buněk Langerhansových ostrůvků pankreatu může vyvolat akutní či chronická pankreatitida nebo hemochromatóza. Jinou příčinou může být nadprodukce kortikosteroidů nebo častěji dlouhodobá terapie vysokými dávkami steroidních hormonů (steroidní diabetes).
8.3.3
Diagnostika diabetu
Jediným přípustným biologickým materiálem je plazma žilní krve. Pro diabetes mellitus svědčí, je-li hladina glukózy v plazmě žilní krve:
- ≥ 7,0 mmol/l, byl-li pacient nalačno;
- > 11,0 mmol/l, není-li jisté, zda se jednalo o odběr nalačno.
Tato hodnota však musí být potvrzena z nového odběru krve, a to v jiný den. Je-li uvedená hodnota zjištěna jen jednou, pro stanovení diagnózy musí být navíc přítomny typické klinické známky diabetu.
Jestliže je uvedená glykémie nalezena jen jednou a nemocný nemá klinické známky diabetu nebo je-li hladina glukózy v plazmě žilní krve nalačno v rozmezí 5,6 – 6,9 mmol/l (tedy mírně zvýšená), musí být diagnóza diabetu potvrzena (nebo vyloučena) pomocí zátěžového testu – orálního glukózového tolerančního testu (oGTT).
8.3.3.1
Orální glukózový toleranční test (oGTT)
Alespoň tři dny před testem by měl nemocný jíst normální stravu bez omezení sacharidů, od večera nejí. Ráno je pacientovi odebrána krev nalačno, poté vypije roztok se 75 g glukózy; pak zůstává v klidu a po dvou hodinách následuje další odběr žilní krve. Podle hodnoty glykémie v plazmě žilní krve v tomto vzorku jsou testovaní zařazeni:
- glykémie < 7,8 mmol/l: normální glukózová tolerance;
- glykémie > 11,0 mmol/l: diabetes mellitus;
- glykémie 7,8 – 11,0 mmol/l: porušená glukózová tolerance; v tomto případě se doporučuje test po několika měsících zopakovat.
+
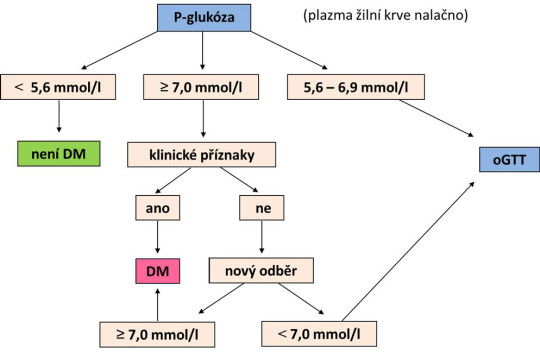
Algoritmus diagnostiky diabetu podle glykémie
8.3.3.2
Prediabetes
Glykémie nalačno v rozmezí 5,6 – 6,9 mmol/l je nazývána hraniční glykémie nalačno. Ta je spolu s porušenou glukózovou tolerancí (tj. glykémie v plazmě žilní krve ve 2. hodině oGTT v rozmezí 7,8 – 11,0 mmol/l) někdy označována jako prediabetes. Je nesporné, že tyto osoby mají vysoké riziko rozvoje diabetu. Navíc jsou ohroženi i kardiovaskulárními chorobami a zhoubnými nádory, mj. kolorektálním karcinomem.
8.3.4
Laboratorní kontrola diabetu
Je-li nemocnému diagnostikován diabetes mellitus, je zapotřebí jeho laboratorní kontrola. Podle doby, kterou laboratorní vyšetření pokrývá, rozlišujeme několik stupňů kontroly.
8.3.4.1
Jednorázová glykémie
Vyšetření ukazuje aktuální koncentraci glukózy v krvi v době odběru. Má význam především při podezření na značnou hyper- či hypoglykémii. Nemocný si může vyšetření provést sám z kapilární krve z prstu pomocí diagnostických proužků a výsledek odečíst na osobním glukometru; ihned může následovat léčba.
8.3.4.2
Glykemický profil
Informuje o změnách hladiny glukózy v krvi v průběhu 24 hodin. Krev je odebírána z prstu v předem daných časech (5 – 9 odběrů za den). Podle zjištěných hodnot je řízena léčba inzulinem.
8.3.4.3
Kontinuální monitorování glykémie (CGM)
U diabetiků s neuspokojivou kompenzací, s hypoglykémiemi a/nebo labilním diabetem (včetně těhotných a dětských pacientů) je žádoucí kontinuální monitorování glykémie. K dispozici je větší množství přístrojů, které mají glukózový senzor umístěný v podkoží. Je možné i jejich spojení s inzulinovou pumpou nebo dálková signalizace hypoglykémie; tyto systémy se v poslední době rychle zdokonalují.
8.3.4.4
Dlouhodobá kompenzace diabetu – glykovaný hemoglobin
Ošetřující lékař potřebuje vědět, jaká byla kompenzace nemocného v delším časovém období. K tomu dnes slouží stanovení glykovaného hemoglobinu. Glykace je neenzymová vazba molekul sacharidů na volné aminoskupiny biomolekul, především bílkovin. Reakce probíhá ve dvou stupních; zatímco prvá reakce je vratná, při dlouhodobé hyperglykémii navazuje druhá, nevratná reakce, jejímž konečným produktem je derivát fruktosaminu.
+
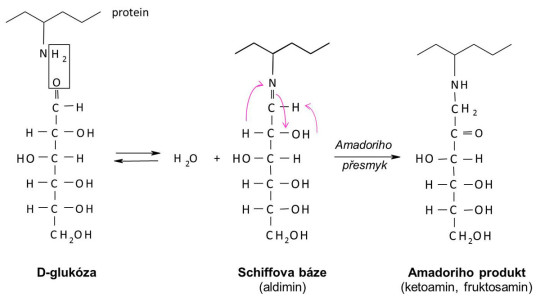
Schéma glykace proteinu
Zvolíme-li bílkovinu s dlouhým biologickým poločasem, může intenzita její glykace vypovídat o dlouhodobé průměrné glykémii, tedy o stavu kompenzace diabetu. Takovou molekulou je molekula hemoglobinu, stanovujeme tedy glykovaný hemoglobin, zkratkou obvykle označovaný jako HbA1c či jen A1c. Ukazuje kompenzaci nemocného (průměrnou glykémii) asi 2 – 3 měsíce před odběrem krve.
Dříve se pro vyjadřování výsledku užívala procenta z celkového hemoglobinu, od r. 2012 je jednotkou mmol glukózy/mol hemoglobinu. Dobře kompenzovaný diabetik má hodnoty mezi 43 – 53 mmol/mol, vyšší hodnoty signalizují dekompenzaci diabetu. V některých zemích lze užít koncentraci glykovaného hemoglobinu i k diagnostice diabetu (vedle stanovení glykémie nalačno a po zátěži, viz výše).
+
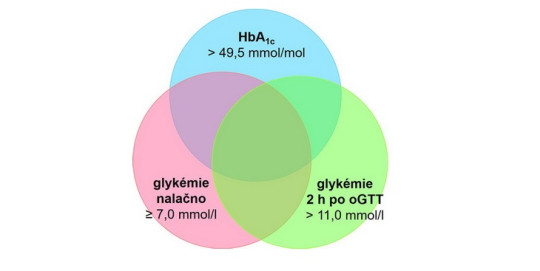
Diagnostická kritéria diabetu (podle J. Škrhy)
Vazba glukózy mění náboj molekuly hemoglobinu i její antigenní vlastnosti; tím jsou dány i možnosti stanovení glykovaného hemoglobinu. Mezi metody, umožňující stanovení glykovaného hemoglobinu, patří kapilární elektroforéza v kyselém pufru, afinitní nebo ionexová kapalinová chromatografie (na jednoúčelových přístrojích) a imunoanalytické metody, kde lze užít automatický analyzátor. Ke stanovení se užívá nesrážlivá krev s přídavkem K3EDTA.
8.3.4.5
POCT u diabetu, selfmonitoring
Existuje možnost kontroly diabetika v ordinaci lékaře, na operačním sále či doma samotným pacientem. Tento způsob vyšetření se obvykle nazývá point-of-care testing (POCT), vyšetření pacientem doma home testing nebo selfmonitoring. Bez možnosti kontroly glykémie a okamžité reakce na zjištěnou hodnotu si již nedovedeme představit péči o diabetiky.
Již desítky let jsou k dispozici osobní glukometry, které objektivně vyhodnotí glykémii stanovenou pomocí diagnostického proužku a mají možnost uchovat v paměti množství výsledků. Pro správné měření je třeba nemocného řádně edukovat. Je nutné zdůraznit, že glukometry slouží ke kontrole diabetika a nikoliv pro diagnostiku onemocnění; ve srovnání s metodami stanovení glykémie v klinických laboratořích totiž vykazují výsledky významně horší reprodukovatelnost.
Osobní glukometr by měl mít následující maximální chybu měření: u glykémie < 5,6 mmol/l je to
± 0,8 mmol/l, u glykémie ≥ 5,6 mmol/l pak ± 15 %.
± 0,8 mmol/l, u glykémie ≥ 5,6 mmol/l pak ± 15 %.
Na ambulancích, lůžkových stanicích i operačních sálech nemocnic jsou obvykle jiné glukometry, užívající sice stejné diagnostické proužky, umožňující však identifikaci nemocného načtením čárového kódu a přenos výsledků do laboratorního informačního systému.
Další možností vyšetření diabetika v režimu POCT je stanovení glykovaného hemoglobinu; vyšetření albuminurie v tomto režimu se nedoporučuje.
8.3.5
Vzácnější vyšetření u diabetiků
C-peptid je ukazatel sekrece inzulinu pacientem. U diabetiků 1. typu lze až roky před propuknutím klinických příznaků stanovit více typů autoprotilátek proti inzulinu a různým strukturám β-buněk pankreatu. Dá se předpokládat, že stanovení autoprotilátek bude mít velký význam u příbuzných osob s DM1 v době, kdy budeme schopni preventivní léčbou tlumit autoimunitní proces a oddálit tak nástup onemocnění.
8.3.6
Komplikace diabetu
Diabetes mellitus je onemocnění závažné především svými komplikacemi, které mohou být až život ohrožující. Dají se rozdělit na akutní a chronické (pozdní).
8.3.6.1
Akutní komplikace diabetu
Mohou nastoupit rychle a rozvíjejí se během hodin až dnů, někdy dokonce během desítek minut.
Při vynechání inzulinu se dostaví hyperglykémie, velmi často navíc s ketoacidózou. Díky velkým ztrátám tekutin a minerálů se může rozvinout až šokový stav.
Hypoglykémie je u diabetika obvykle vyvolána předávkováním inzulinu. Těžká hypoglykémie vede k bezvědomí a rovněž ohrožuje nemocného na životě. Ukazuje se, že nejen hyperglykémie, ale i opakující se hypoglykémie zvyšují kardiovaskulární riziko diabetika.
8.3.6.2
Pozdní (chronické) komplikace diabetu
Rozvíjejí se postupně, desítky let a zpočátku se neprojevují žádnými příznaky. 20 – 30 % nově diagnostikovaných nemocných má již přítomné pozdní komplikace.
Pozdní komplikace postihují zejména drobné cévy (diabetická mikroangiopatie s postižením sítnice, ledvin či cév dolních končetin), ale i velké cévy (makroangiopatie, tedy ateroskleróza s komplikacemi jako infarkt myokardu a mozková mrtvice). Diabetes mellitus představuje významný rizikový faktor kardiovaskulárních chorob; většina diabetiků spadá do kategorie vysokého či dokonce velmi vysokého kardiovaskulárního rizika. Pro včasné odhalení hrozícího postižení ledvin má význam pravidelné stanovení albuminurie (viz kap. 6). Nejlepší prevencí pozdních komplikací je včasné stanovení diagnózy a dobrá kompenzace diabetu.
Souhrn
Po krátkém přehledu významných sacharidů se text věnuje glukóze. Je srovnána energetická výtěžnost aerobní a anaerobní glykolýzy a popsána hormonální regulace glykémie. Je zmíněna důležitost správné konzervace krve před stanovením glykémie a uvedeny principy spektrofotometrické i elektrochemické metody stanovení. Další část kapitoly se věnuje diabetu mellitu. Jsou vysvětleny příčiny onemocnění, stručně popsány typy diabetu a jeho klinické i laboratorní známky. Podrobně je rozebrána diagnostika diabetu pomocí glykémie nalačno i po zátěži (glukózový toleranční test) a vysvětlen pojem prediabetes. Následují principy laboratorní kontroly diabetika; největší důraz je kladen na stanovení glykovaného hemoglobinu a je vysvětlen pojem glykace. Je popsán význam selfmonitoringu pro léčbu diabetiků. Kapitola končí přehledem komplikací diabetu včetně jejich příčin; je zmíněn význam sledování albuminurie pro včasné odhalení hrozících pozdních komplikací diabetu, zejména diabetické nefropatie.
Student charakterizuje regulaci metabolismu glukózy a způsoby konzervace krve před stanovením glykémie. Vysvětlí principy stanovení koncentrace glukózy v krvi včetně stanovení pomocí glukometrů. Vyjmenuje příčiny diabetu a uvede jeho rozdělení na jednotlivé typy. Na příkladech demonstruje způsoby diagnostiky diabetu. Navrhne metody sledování léčby diabetika (jednorázová glykémie, selfmonitoring, glykemický profil, dlouhodobá kompenzace). Vysvětlí princip glykace a úlohu stanovení glykovaného hemoglobinu v posouzení dlouhodobé kompenzace diabetika. Vyjmenuje komplikace diabetu a vysvětlí význam sledování albuminurie pro prevenci diabetické nefropatie.
Kolik je v České republice diabetiků?
Horní referenční mezi koncentrace glukózy v plazmě žilní krve nalačno je:
U nemocného byla náhodně nalezena koncentrace glukózy v plazmě žilní krve 8,5 mmol/l; jaký bude bezprostřední další postup?
Inzulin