20.3
Hormony štítné žlázy
Při diagnostice a sledování poruch štítné žlázy má stanovení hormonů nezastupitelný význam, o to větší, že po diabetu mellitu patří onemocnění štítné žlázy k nejčastějším hormonálním poruchám.
20.3.1
Syntéza hormonů štítné žlázy
Jod je přijímán v potravě ve formě jodidů. Krví se jodidy dostávají ke štítné žláze, kde jsou oxidovány peroxidem vodíku na jod. Reakci katalyzuje specifická peroxidáza. Následuje jodace tyrozinových zbytků v koloidu štítné žlázy; vzniká tak mono- a dijodtyrozin. Přenosem jodovaného aromatického jádra na druhé vzniká thyroxin (FT4), který je uvolněn do krve, kde koluje z 99,95 % vázaný na bílkoviny. Účinná je jen volná frakce, nevázaná na bílkovinu, nazývaná volný T4 („free“ – FT4). Dejodací v poloze 5' (ve štítné žláze i ve tkáních) vzniká z thyroxinu trijodthyronin (FT3), nejúčinnější hormon štítné žlázy. Dejodací v poloze 5 vzniká neúčinný reverzní trijodthyronin (rT3).
+
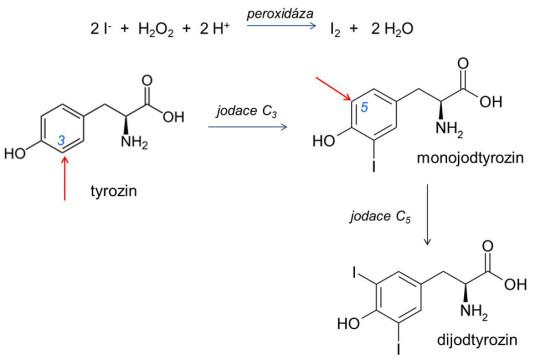
Jodace tyrozinu – prvý krok k tvorbě hormonů štítné žlázy
+
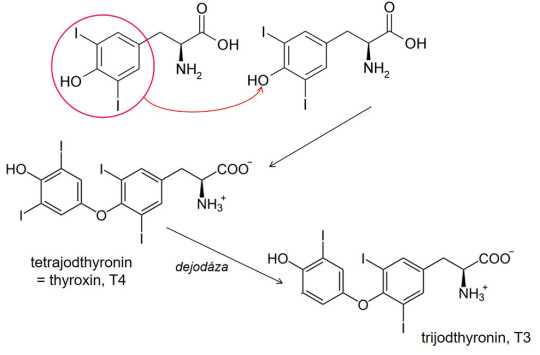
Vznik hormonů štítné žlázy ze dvou molekul dijodtyrozinu
+
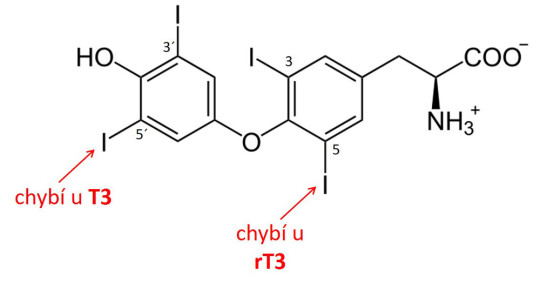
Vzorec thyroxinu (T4) a vyznačení míst dejodace při vzniku T3 a rT3
Metabolický účinek hormonů štítné žlázy se dá shrnout do následujících bodů:
- zvyšují produkci tepla (energie se neukládá do ATP, ale uvolňuje se ve formě tepla);
- ovlivňují metabolismus cukrů, tuků i bílkovin, zvyšují glykémii, snižují cholesterol.
20.3.2
Regulace sekrece hormonů štítné žlázy
Sekrece hormonů štítné žlázy je řízena prostřednictvím hypothalamu a adenohypofýzy, jak bylo uvedeno v kap. 20.2. Ústřední úlohu zde má thyreotropin (TSH) a mechanismus negativní zpětné vazby, kterou T3 a T4 působí na nadřazená centra; stanovení TSH má v diagnostice poruch funkce štítné žlázy klíčovou úlohu.
+
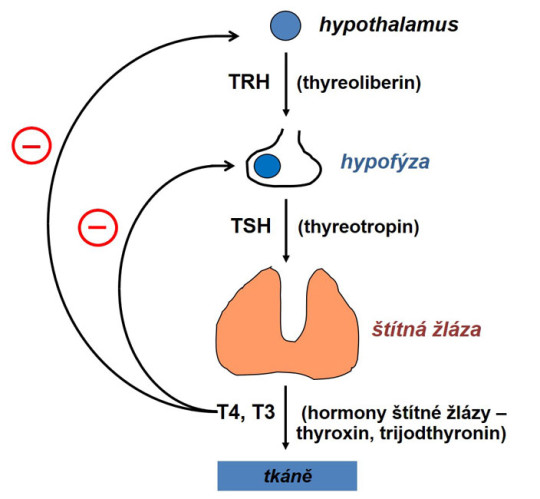
Schéma regulace tvorby a sekrece hormonů štítné žlázy (– = negativní zpětná vazba)
20.3.3
Hyper- a hypothyreóza
Jako u ostatních endokrinních poruch, může se u pacientů s onemocněním štítné žlázy jednat o hypofunkci či hyperfunkci; postižena je přímo štítná žláza (onemocnění primární) či řídicí centrum, tj. adenohypofýza (onemocnění sekundární).
Častější je hypothyreóza než hyperthyreóza, onemocnění primární (zejména primární hypothyreóza), nejčastější příčinou je autoimunitní zánět s tvorbou specifických protilátek proti strukturám štítné žlázy. Onemocnění štítné žlázy postihuje ženy 6 – 8krát častěji než muže. Příznaky onemocnění lze odvodit z účinku thyreoidálních hormonů.
Nemocní s hyperthyreózou nesnášejí teplo, hubnou, je patrný třes rukou, mají zvýšený krevní tlak a urychlenou srdeční akci často s poruchou rytmu. Nemocní s hypothyreózou jsou unavení, zimomřiví a mají sklon k depresím.
20.3.4
Strategie stanovení hormonů štítné žlázy
Při stanovení thyreoidálních hormonů postupujeme takto:
- začneme stanovením TSH, při jeho normální koncentraci lze vyloučit poruchu funkce štítné žlázy;
- v opačném případě se doplní stanovení FT4 (event. FT3).
U hyperthyreózy způsobuje negativní zpětná vazba, že koncentrace TSH je velmi nízká, většinou nacházíme zvýšenou hodnotu FT4 a FT3. U hypothyreózy opět následkem negativní zpětné vazby nacházíme zvýšenou koncentraci TSH; koncentrace FT4 bývá snížená, stanovení FT3 nemá význam.
Většina onemocnění štítné žlázy má autoimunitní příčinu; tu potvrdí nález autoprotilátek proti thyreoglobulinu (anti-TG) a proti thyreoidální peroxidáze (anti-TPO). Autoprotilátky proti receptorům pro TSH mohou vyvolat jejich stimulací hyperthyreózu (Gravesova-Basedowova choroba).
Častější je hypothyreóza v těhotenství, kdy může ohrozit správný psychosomatický vývoj plodu; proto byl zaveden screening poruch štítné žlázy v těhotenství stanovením koncentrace TSH v 1. trimestru. V rámci novorozeneckého screeningu se vyhledává vrozená hypothyreóza.