Kapitola9
Patologie množství a složení krve
Poruchy množství a složení krve lze zjednodušeně rozdělit na poruchy látek obsažených v krevní plazmě, poruchy erytrocytů, leukocytů a trombocytů.
Poruchy látek obsažených v krevní plazmě
- hypalbuminémie – nedostatek albuminů, tím je snížený onkotický tlak bílkovin, tvoří se edémy; nedostatek globulinů vede ke snížené obranyschopnosti, nedostatek fibrinogenu k poruchám srážení krve, nastává zvýšená krvácivost
- hypoproteinémie – snížení celkových plazmatických bílkovin; vyskytuje se u onemocnění jater, ledvin (ztráty močí), při hladovění
Poruchy erytrocytů
- polyglobulie – množství erytrocytů je vyšší než 5x1012/l; fyziologicky se vyskytuje u novorozenců krátce po narození a při pobytu ve velkých nadmořských výškách
- anémie – je pokles počtu erytrocytů, koncentrace hemoglobinu (Hb), ev. hematokritu za podmínky, že celkový objem krve je normální; příznaky jsou důsledkem sníženého množství kyslíku; kůže a sliznice jsou bledé, projevuje se únavnost, dušnost, tachykardie; spektrum příznaků se odvíjí od etiologie, míry a rychlosti poklesu hemoglobinu, stupně anemie
Anemie lze klasifikovat podle erytrocytárních parametrů:
Příčiny anemie
- nedostatek železa
- nedostatek kyseliny listové
- nedostatek vnitřního Kastlemanova faktoru, a tím snížená resorpce vitamínu B12 v tenkém střevě (onemocnění žaludku)
- zvýšená hemolýza - hemolytické anémie, sepse, hadí jedy, jiné jedy
- poškození kostní dřeně léky, zářením
- opakovaná nebo déletrvající menší krvácení (vřed, nádor)
Poznámka
Rozdělení anemií dle etiopatogeneze
- anemie z poruchy krvetvorby
- ze zvýšené destrukce erytrocytů (hemolytické anemie - HA)
- anemie z krevních ztrát, tj. posthemoragické
- anemie multifaktoriální
Poruchy bílých krvinek
- leucocytosis – zvýšení počtu bílých krvinek nad 10x109 /l; vzniká po jídle, bakteriálních zánětech, nádorovém bujení (leukémie)
- leukopenie – snížení bílých krvinek pod 4x109/l; většinou jde o granulocyty (agranulocytosis); dochází k výraznému snížení až absenci buněk, následuje snížená imunita (tvoří se např. ulcerace na sliznicích)
Poruchy trombocytů
- trombocytémie – zvýšený počet trombocytů; esenciání trombocytémie může doprovázet idiopatickou myelofibrózu, pravou polycytémii, chronické myeloidní leukémie; odlišuje se trombocytémie u myeloproliferativních onemocnění, dále familiární trombocytémie (je vzácná)
Faktory způsobující krátkodobé trombocytémie:
Faktory způsobující dlouhodobé trombocytémie:
- trombocytopenie – snížení trombocytů poškozením kostní dřeně
- trombastenie – trombocyty jsou méněcenné, jejich počet je normální
- idiopatická trombocytopenická purpura – autoimunní trombocytopenie – tvorba protilátek proti trombocytům
- panmyelopatie – nedostatek všech krevních elementů, jde o kombinaci anémie, agranulocytózy a trombocytopenie. Vzniká při poškození kostní dřeně léky, zářením, nebo infiltrací dřeně nádorem.
Překrvení - hyperémie
Je stav, kdy určitý orgán nebo jeho část, obsahuje víc krve než obvykle. Překrvení může být:
- arteriální – je zvýšený přítok okysličené krve (po jídle, při práci). Orgán je červený, teplejší, pulzuje.
- peristatické – příčinou je rozšíření kapilár u zánětu
- venózní – je snížený odtok žilní krve, nastává venostáza. Hromadí se odkysličená krev, může dojít k poškození tkáně. Tkáň je modrofialová (cyanóza), není teplejší, nepulzuje.
Nedokrvení – ischémie
Můžeme mluvit o místní anémii v důsledku sníženého přítoku krve. Příčinou je zúžení artérie aterosklerózou, trombem nebo stlačením tepny zvenku kompresí. Náhlý uzávěr tepny vyvolá nekrózu. Postupný uzávěr tepny vyvolá atrofii orgánu. Uzavírá-li se tepna postupně, může dojít ke vzniku cévních spojek s nepostiženou oblastí – tyto spojky se nazývají anastomózy. Důležitá je taktéž citlivost tkání na nedostatek kyslíku (velmi citlivé jsou mozek a myokard, málo citlivé svaly, kosti, vazivo). Následky ischémie rovněž závisí na anatomické stavbě cévního řečiště. Zda jsou tepny konečné (myokard, mozek), nemají spolu spojky, či jsou to tepny, které mají mezi sebou spojky (končetiny). Tyto spojky se mohou podle potřeby otevřít.
+
Obr. 42. Uzávěr koronární tepny.
Infarkt – infarctus
Infarkt je ložisko nekrózy vznikající na podkladě ischémie při zástavě přítoku okysličené krve. Má klínovitý (kuželovitý) tvar s vrcholem v uzavřené tepně. Druhy infarktů:
- bílý – ložisko koagulační nekrózy je bělavé barvy
- červený – ložisko nekrózy je červené až červenofialové; vzniká vystupňovaným venostatickým překrvením u orgánů s dvojím oběhem, tzn. funkčním a nutritivním (postihuje střevo, plíce, játra)
- smíšený – centrální část je bělavá, okraje jsou prokrvácené
Postižení orgánů infarkty:
- infarkt myokardu – bílý, smíšený
- infarkt plicní – červený
- infarkt mozku – kolikvační nekróza, malacie
- infarkt střeva – vždy červený (hemoragická infarzace), je ztráta pohybu střeva s neprůchodností střev (ileus)
- infarkt sleziny – často smíšený
- infarkt jater – červený nebo bílý
+
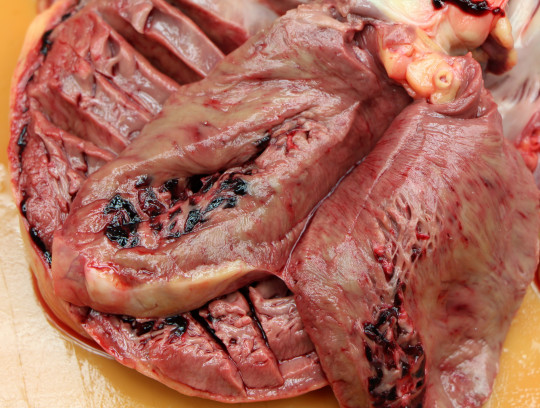
Obr. 43. Infarkt myokardu s rupturou.
Hemoragická infarzace
- je nekróza při poruše odtoku žilní krve
- krev tepnami přitéká, ale neodtéká, zvyšuje se CO2, tkáň nekrotizuje
- vyskytuje se často ve střevě, vzniká otočením stopky orgánu (varle), nebo cysty
- nejprve jsou stlačeny vény (mají jemnější stěnu)
+
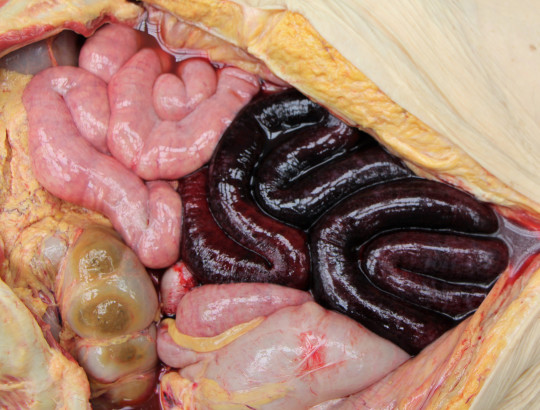
Obr. 44. Hemorhagická infarzace střeva.
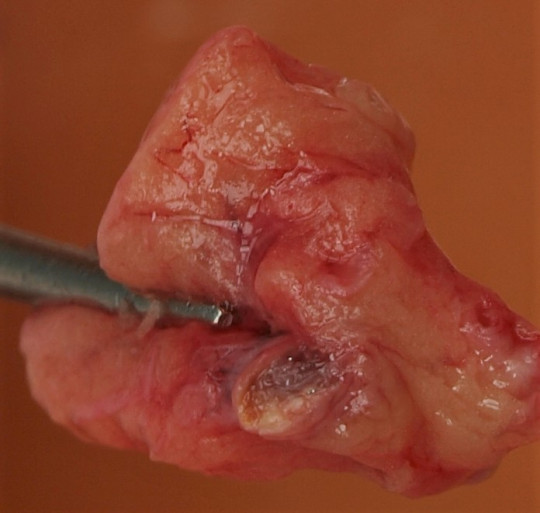
Bércový vřed (ulcus cruris)
Pro léčbu ulcus cruris je důležité znát etiologii, klinický obraz, diagnostiku a základní terapeutické postupy jednotlivých typů vředů. „Ulcus cruris“ je popis symptomu. Pro správnou volbu terapie je nutné znát diagnózu (např. ulcus cruris venosum apod.).
- ulcus cruris venosum – příčinou může být posttrombotický syndrom, nebo stagnace krve → žilní hypertenze → varikozita → otok → hypoxie kůže s výskytem nekrotického ložiska, vznik ulcerace
- ulcus cruris arteriosum – vznik na základě obliterace tepen (arteriosklerotické změny tepen, jde často o komplikaci diabetes mellitus)
- ucus cruris lymphaticum – není častý, vyvíjí se na podkladě primárního lymfedému
komplikace:
prevence:
+
Obr. 45. Trofický vřed.
Hemorhagia – krvácení
Hemorhagia je v podstatě výstup krve z cév. Ložisko krve v tkáni se nazývá hematom.
Způsob vzniku krvácení
- krvácení per rhexin – v důsledku mechanického poškození cévní stěny (nabodnutí, roztržení, rozříznutí)
- krvácení per diabrosin – příčinou je nahlodání cévy vředem, nádorem, zánětem
- krvácení per diapedesin – nastává prosakování krve dilatovanou kapilárou bez porušení stěny
Krvácení podle druhu cévy
- tepenné – krev je světle červená, pulzuje, žilní – krev je tmavě červená, volně vytéká, kapilární – krev odkapává (oděrky v kůži)
Zevní krvácení – krvácení mimo organismus
- epistaxe (krvácení z nosu), hemoptoe (vykašlávání krve), hematemesis (zvracení krve), meléna (natrávená krev ve stolici), hematurie (přítomnost krve v moči), metrorhagie (krvácení mimo menstruaci), menometrorhagie (nadměrná menstruace)
Krvácení vnitřní – krvácení do orgánů nebo tělních dutin
- petechie (tečkovitá krvácení do kůže), ekchymózy (tečkovitá krvácení na serózních blanách a sliznicích), purpura (hodně petechií), sufuze (plošná krvácení), hematom (krevní výron, působí zduření), hemothorax (krev v dutině hrudní), hemoperikard (krev pod perikardem), hemoperitoneum (krev v dutině břišní), hemocepfalus (krev v mozkových komorách), hemorhagie mozková (krvácení do mozku), apoplexia cerebri (rozsáhlé krvácení do mozku)
Následky krvácení
- vykrvácení (zevně, do dutin tělních)
- poškození orgánů (tamponáda srdce, krvácení do mozku, nadledvin)
- druhotné komplikace (infekce)
Hemoragická diatéza (krvácivost)
Hemoragická diatéza je stav, kdy dochází k těžko stavitelnému krvácení v důsledku chybění látek nutných ke srážení krve. Řadíme zde trombopatie, koagulopatie a vaskulopatie.
Trombopatie – dělíme je na:
- trombocytopenie – nízký počet trombocytů z důvodu nedostatečné tvorby nebo vlivem imunologických mechanismů (množství je nižší než 30 x109 /l)
- trombastenie – počet trombocytů je normální, ale jsou méněcenné
Koagulopatie – je nedostatek faktorů nutných ke srážení krve
- vrozené – hemofilie typu A (chybí faktor krevní plazmy VIII), hemofilie typu B (chybí faktor krevní plazmy IX); jedná se o dědičný typ, gonozomálně recesivní – vázaný na X chromozom (ženy jsou přenašečky, onemocní muži); smrt nastává krvácením do mozku, vykrvácením nebo vyčerpáním organismu
- získané – nemoci jater (nedostatek protrombinu a fibrinogenu), nemoci žlučníku a žlučových cest (nedostatek vitaminu K)
Vaskulopatie (vaskulární purpury) – poškození malých cév, vzniká zvýšená fragilita při hypovitaminóze C, infekci, účinkem jedů nebo léků (alergické purpury)
Thrombosis
Je srážení krve v cévách živého organizmu. Trombus (sraženina) je křehký, drolivý, nasedá na stěnu cévy, nebo je uložen volně.
Druhy trombu podle vzhledu:
- červený – stagnační, tvořen erytrocyty a fibrinem, vyskytuje se v žílách
- bílý – fluxní, tvořen leukocyty, fibrinem a trombocyty, vyskytuje se v artériích, na chlopních, v proudící krvi
- smíšený – střídání vrstev bílého a červeného trombu, bývá často v aneuryzmatech (výdutích)
Příčiny vzniku trombu (Virchowova trias):
- porucha výstelky cév (endotelu) – např. poranění, toxické poškození endotelu, zánět artérií (arteriitis), zánět žil s trombózou (tromboflebitis), zánět endokardu (endokarditis)
- zpomalení toku krve – hlavně v žílách, tvoří se zde trombus bez zánětu (flebotrombosis). Zpomalení proudu se vyskytuje:
- zvýšená srážlivost krve – infekce, léky, polycytémie (chorobné zvýšení počtu erytrocytů)
+
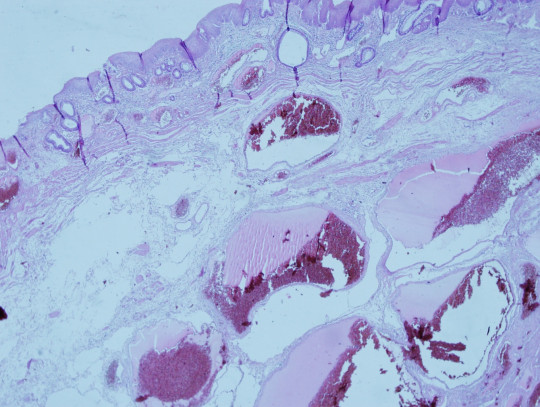
Obr. 46. Histologický preparát – hemoroidy.
Následky trombózy:
- trombóza tepny – dochází k ischémii až nekróze
- trombóza vény – nastupuje venostáza, u střeva vzniká tzv. hemoragická infarzace
- uvolnění trombu – vznikne trombembolus (viz embolie)
+
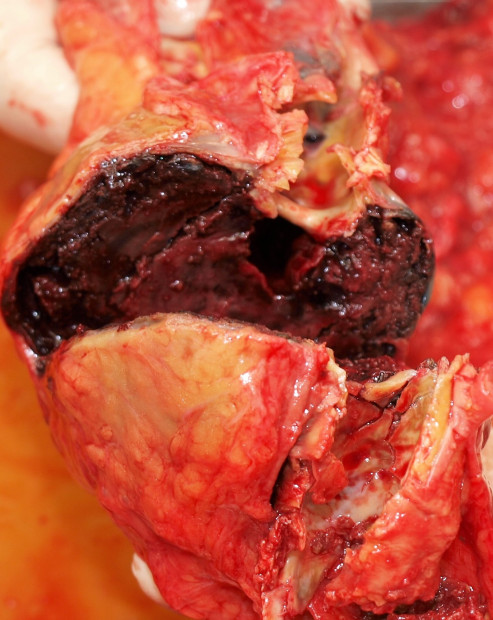
Obr. 47. Trombozované aneuryzma aorty.
+
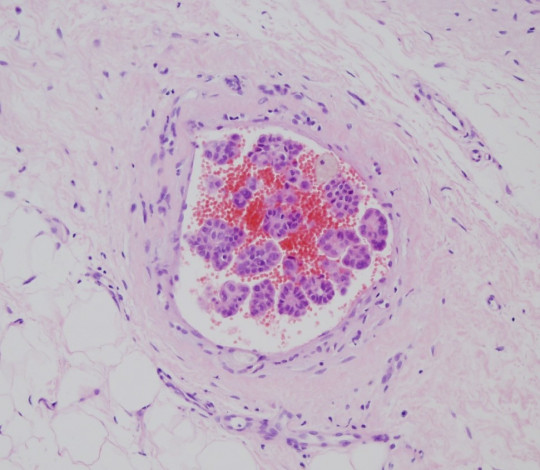
Obr. 48. Histologický preparát – tumor, trombus.
Organizace trombu: 2 – 5. den dochází k homogenizaci trombu (rozpad buněk). Ze stěny cév proliferují kapiláry a trombus se postupně odbourává, tvoří se vazivo. Někdy se céva zcela uzavře vazivem, jindy se některé kapiláry rozšiřují a částečně obnoví průtok krve (rekanalizace trombu).
Embolie
Je zavlečení volně se pohybujícího předmětu (embolu – vmetku) krevním proudem do místa anatomického zúžení cév.
Typy embolií vzhledem ke stavbě krevního oběhu
- periferní typ embolizace – trombus jde žilním systémem k srdci, embolizuje do plicnice; následky závisí na velikosti trombu; velký způsobí smrt, malý se rozpustí nebo vznikne plicní infarkt
- centrální typ embolizace – trombus má původ v srdci nebo v aortě; dostává se cestou krevního proudu ve velkém oběhu do tepen orgánů a vznikne infarkt příslušného orgánu
- portální typ embolie – tromby z povodí portální žíly embolizují do jater
- paradoxní embolie – vznikne v situaci, kdy není uzavřeno oválné okénko v síňovém septu, tlak krve v pravé síni je vyšší než v levé; embolus má původ v žilách, jde cestou velkého oběhu do pravé síně, odtud do levé síně a embolizuje do tělního oběhu
+
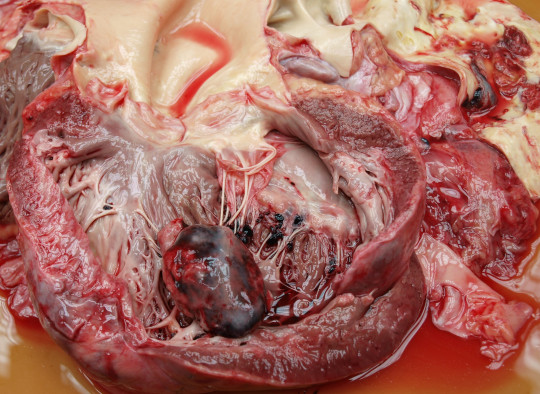
Obr. 49. Trombus v srdeční komoře.
Typy embolií podle charakteru embolu
- trombembolie – pohybující se předmět v krvi je trombus; jde o nejčastější typ embolie (blandní trombembolie); trombus je neinfikovaný, vyvolá infarkt; infikovaný trombembol vyvolá septický infarkt (např. u bakteriální endokarditidy)
- tuková embolie – v krvi kolují kapky tuku nebo tukové buňky; vzniká při zlomeninách nebo zhmoždění tukové tkáně; při uzavření 2/3 kapilár nastává smrt udušením
- embolie kostní dřeně – vzniká při zlomeninách nebo hnisavých zánětech kostí; průběh je stejný jako u tukové embolie
- embolie vzduchová – v krvi jsou bublinky vzduchu; může vzniknout při poranění hrudníku a žil krku, operacích v oblasti krční, zadní jámy lební, infúzích, porodech; záleží na množství a rychlosti vniknutí vzduchu do žil, malé vzduchové emboly se resorbují, nebezpečné je množství 60 ml
- embolie plodovou vodou – vzniká při porodu nebo potratu; v krvi matky koluje plodová voda s epiteliemi a tromboplastinem (epitelie ucpávají plicní kapiláry); tromboplastin vyvolá srážení krve s následkem smrti (DIC – diseminovaná intravaskulární koagulopatie)
- embolie cizím tělesem – např. střelivo (broky), střepiny
Metastáza, metastasis
je přenesení chorobného procesu z primárního ložiska na jiné místo, sekundární (dceřiné). Nejčastěji metastazují nádory a bakteriální infekce. Lokalizace metastáz může ovlivnit léčbu. Metastazování probíhá:
- krevní cestou (hematogenní) – embolus obsahuje nádorové buňky nebo bakterie; z nádorů takto metastazují sarkomy
- lymfatickou cestou (lymfogenně) – častěji karcinomy; chorobný proces nejprve postihuje spádové lymfatické uzliny a šíří se dále; u nádorů hovoříme o karcinomatózní lymfangiopatii
- porogenní cestou – šíření dutými orgány nebo tělními dutinami, např. průduškami, dutinou břišní na peritoneum (velmi často ovarium), vývodnými močovými cestami; vznikají implantační metastázy
Poznámka
Metastázy můžeme dále rozdělit na:
- synchronní metastázy – jsou zjištěny současně s diagnózou primárního nádoru
- metachronní metastázy – jsou zjištěny v nějakém časovém úseku od zjištění primárního nádoru
- solitární metastáza znamená jediné metastatické ložisko v celém organismu (nikoli v jednom orgánu)
- mikrometastázy jsou drobná ložiska (obtížně se detekují).
Nacházíme viscerální metastázy, tj. ložiska v parenchymových orgánech - např. játra, plíce, mozek, kostní metastázy (u některých nádorů např. karcinom prsu, karcinom prostaty). Ložiska v kosti mohou být osteolytická (kost se rozpouští) nebo osteoplastická (kost se tzv. zahušťuje). Metastázy v měkkých tkáních - jako jsou lymfatické uzliny, kůže, výjimečně ve svalu atd.
Otok, oedema (edém)
Je zmnožení tkáňového moku v mezibuněčném prostoru nebo tělních dutinách. Na vzniku edému se podílí:
- zvýšená propustnost kapilár a venul (při zánětu, urémii)
- zvýšený osmotický tlak – je závislý na množství Na+; při hromadění Na+ ve tkáních vzniká edém (u onemocnění ledvin a kardiovaskulárního systému)
- snížení onkotického tlaku – jeho vznik je závislý na množství albuminů; při nedostatku plazmatických bílkovin se tvoří otok (nedostatek albuminů u nemoci jater, ledvin, hladovění)
- zvýšený hydrostatický tlak – celkový při kardiální insuficienci, místní při trombóze žil
- zpomalení odtoku mízy lymfatickými cestami (např. blok odtoku z důvodu nádoru)
Druhy otoku
- otok kardiální – z venózního městnání; zvýšením hydrostatického tlaku se do intersticia filtruje více tekutiny, než se vstřebá, v mezibuněčném prostoru je více Na+; otok je nejvíce vyznačen kolem kotníků, zhoršuje se během dne, je těstovitý; při zatlačení se udělá důlek, který pomalu mizí; v tělních dutinách se tvoří výpotky – hydrothorax, hydropericardium, ascites, hydrops (hromadění edémové tekutiny v tkáních a tělních dutinách); tato tekutina se nazývá transudát – je čirý až lehce nažloutlý, obsahuje málo bílkovin, má nízkou specifickou váhu, chybí známky zánětu, fibrin a zánětlivé elementy; při zánětu se tvoří exsudát – je zkalený (žlutý, zelený, šedozelený, krvavý), obsahuje hodně bílkovin, má vysokou specifickou váhu, jsou známky zánětu, obsahuje fibrin a zánětlivé elementy
- otok renální – vzniká ztrátami bílkovin (hypoproteinemií) u glomerulonefritid a zadržováním Na+ ve tkáních; je vyznačen hlavně na obličeji a víčkách; kůže má šedopopelavou barvu
- otok lymfatický – vzniká sníženým odtokem mízy při blokádě lymfatických cév a uzlin nádorem, zánětem nebo parazitem; tekutina je bohatá na vysokomolekulární bílkoviny; při delším trvání dochází ke zmnožení vaziva, otok končetiny je tuhý, končetina je výrazně zvětšená, stav popisujeme jako elefantiázu (sloní noha); je často vidět v tropech (původcem je červ filarie, žije v lymfatických uzlinách)
- otok plicní – edémová tekutina se hromadí v plicních sklípcích (riziko smrti udušením); vzniká při selhávání levé komory (kardiální příčina – ICHS, IM, poruchy srdečního rytmu); z nekardiálních příčin to mohou být otravy, účinek jedovatých plynů, urémie, selhání mozkové činnosti
- otok mozku – mozek zvyšuje svoji váhu a objem; tlačí na kostěný kryt a vtlačuje se do přirozených otvorů, vzniká temporální a okcipitální konus; v případě okcipitálního konu dochází ke kompresi prodloužené míchy (je postiženo centrum pro dýchání a srdeční činnost → smrt); příčiny otoku mozku: hypoxie, krvácení, malacie, úrazy, otravy, poruchy metabolizmu (urémie)
+
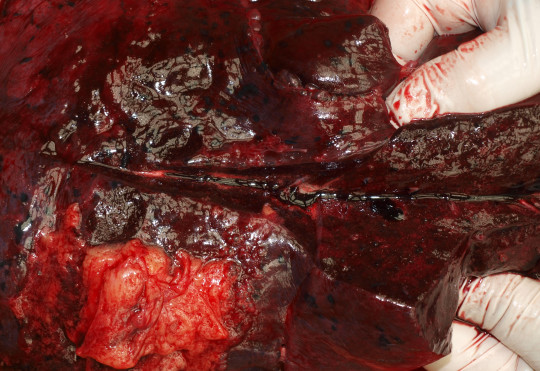
Obr. 50. Otok plic.
+
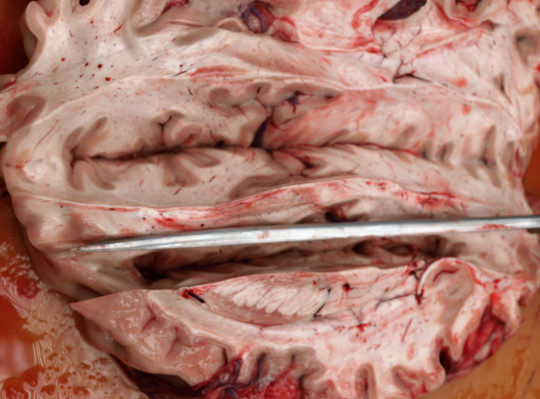
Obr. 51. Edém mozku, tkáň se tzv. lepí na nůž.