Kapitola8
Patologie oběhu krve a mízy
8.1
Celkové poruchy oběhu krve
Poruchy oběhu krve mohou být s lokalizací v srdci, v cévách či v kapilárách.
8.1.1
Selhání srdce – insuficience srdce
Koncentrická hypertrofie
- mohutnění svaloviny srdeční komory při zvýšeném zatížení (např. z důvodu hypertenze, sport); objem komory se nemění; pacient o poruše neví, je zatím ve fázi srdeční kompenzace
Excentrická hypertrofie
- při pokračujících zvýšených nárocích na práci srdečního svalu dojde ke stavu, kdy není při systole vypuzeno množství krve odpovídající fyziologické hodnotě (ejekční frakce); část zůstane v komoře a komora se rozšíří (dilatace srdce); následně krev městná v síních, později v orgánech (venostáza, městnání krve)
Insuficience levého srdce
- akutní insuficience levého srdce
- chronická insuficience levého srdce
Insuficience pravého srdce
- akutní insuficience pravého srdce
+
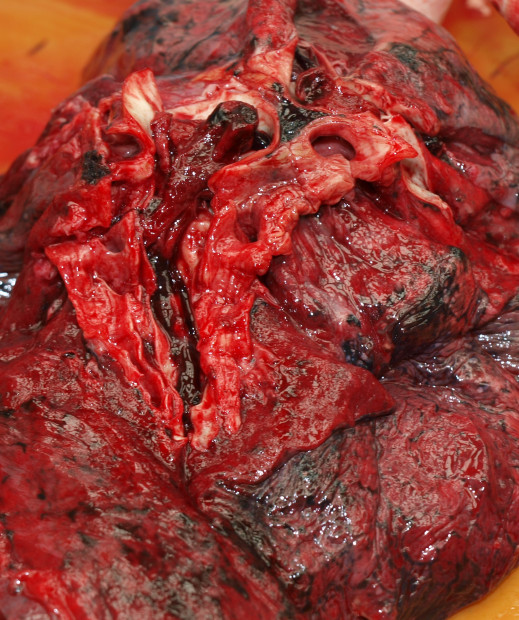
Obr. 25. Embolie plic.
- chronická insuficience pravého srdce
+
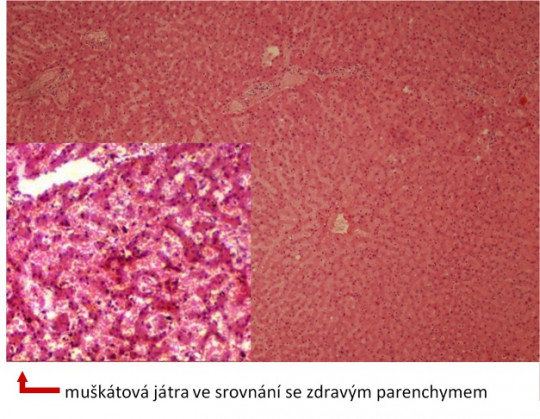
Obr. 26. Muškátová játra.
Cor pulmonale – tzv. plicní srdce, je charakterizované zbytněním pravé komory, levá je přiměřená. Vzniká při onemocnění plic (TBC, silikóza, asthma bronchiale, chronická bronchitida).
8.1.2
Arytmie – poruchy srdečního rytmu
Arytmie (dysrytmie) můžeme velmi zjednodušeně rozlišit na:
tachykardie – nad 100/min
bradykardie – pod 60/min, střídání označujeme jako tzv. tachy-brady syndrom
benigní nebo maligní arytmie – maligní vedou ke vzniku rychle se rozvíjejícího šokového stavu, popř. zástavy oběhu (komorová tachykardie, fibrilace komor, AV blokády II. a III. st.)
nepravidelné a pravidelně se vyskytující arytmie
extrasystola – mezi pravidelné pulzy naskočí 1 nebo více tepů navíc (vzruch vznikne mimo sinoatriální uzel a předběhne jeho vznik); většinou jsou asymptomatické
- extrasystoly supraventrikulární
- extrasystoly komorové
+
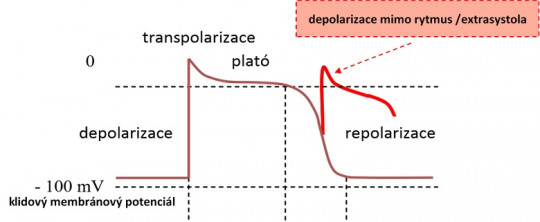
Obr. 27. Poruchy srdečního rytmu – akční potenciál – vznik extrasystoly.
+
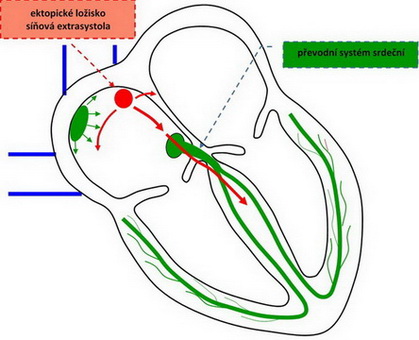
Obr. 28. Poruchy srdečního rytmu – síňová extrasystola.
+
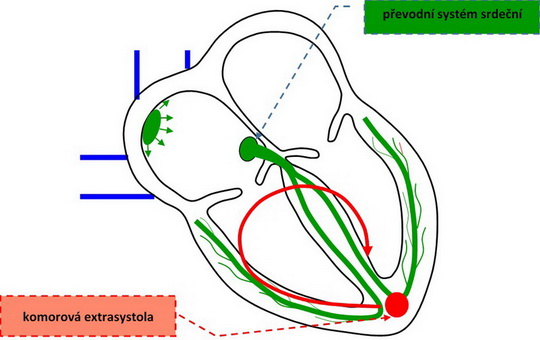
Obr. 29. Poruchy srdečního rytmu – komorová extrasystola.
+
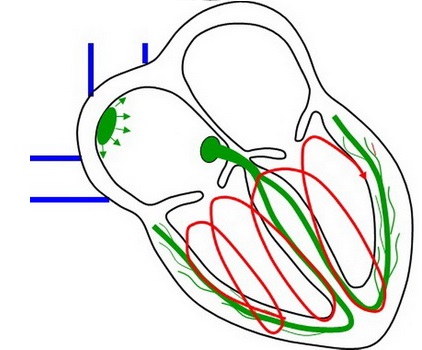
Obr. 30. Poruchy srdečního rytmu – tachykardie.
- supraventrikulární tachyarytmie
- komorové
fibrilace síní – velmi rychlé, nekoordinované stahy síní, chvění/mihotání, síňová aktivita je o frekvenci > 300/min s měnící se vlnou P a nepravidelným převodem vzruchu na komory
flutter síní – rychlá, pravidelná frekvence síní, obvykle 250 – 350/min, příčinou je zpravidla reentry návrat v pravé síni
fibrilace komor – velmi rychlé stahy komor více než 180/min, nastává dezorganizace práce srdeční komory, srdce nestačí udržet oběh, objeví se generalizovaná hypoxie, bezvědomí, smrt; častý mechanismus smrti u ischemické choroby srdeční (ICHS)
+
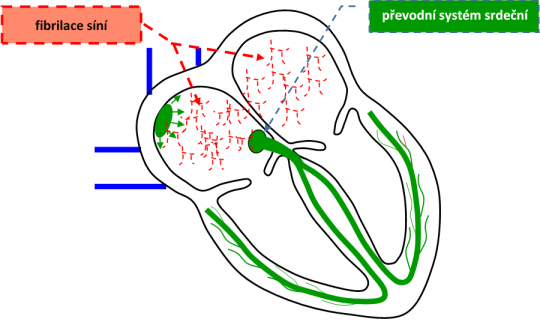
Obr. 31. Poruchy srdečního rytmu – fibrilace síní.
+
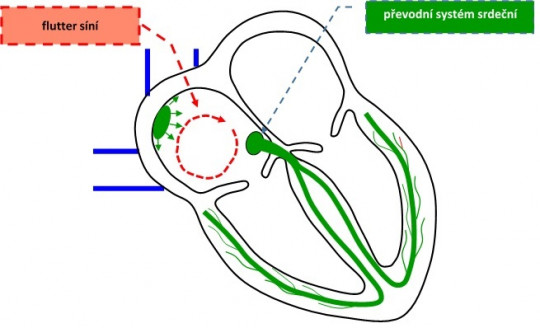
Obr. 32. Poruchy srdečního rytmu – flutter síní.
+
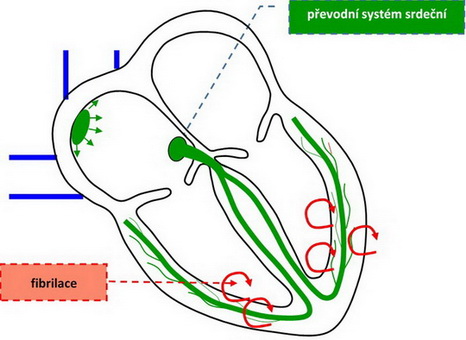
Obr. 33. Poruchy srdečního rytmu – fibrilace komor.
Dělení podle místa vzniku (příčiny)
SRDEČNÍ
- porucha tvorby vzruchu v převodním systému srdečním
- porucha vedení vzruchu
- nebo kombinace obou
+
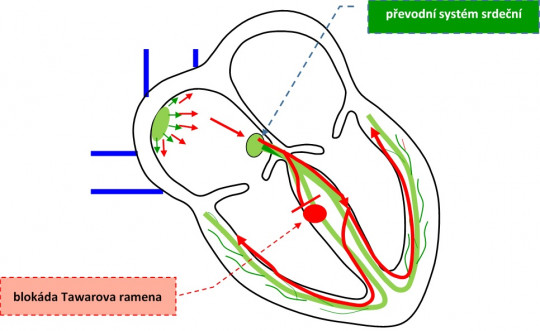
Obr. 34. Poruchy srdečního rytmu – blokáda Tawarova ramena.
- návratný vzruch – reentry – je stav, kdy vzniká patologická excitační smyčka, šíří se z ní vzruch (depolarizace) způsobující kontrakci myokardu; kroužení vzruchu – smyčka je rychlejší než primární srdeční pacemaker; původ vzniku je v ektopickém ložisku (fokusu); může se nacházet v síních (atriální), v AV uzlu (nodální) a v komoře (ventrikulární)
+
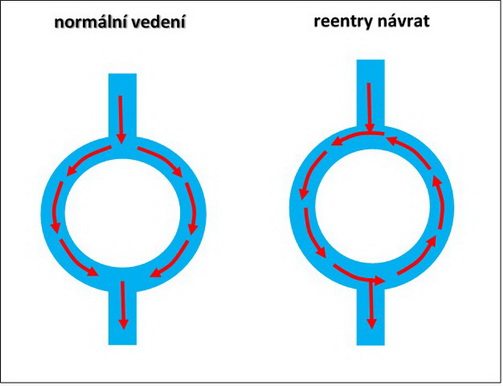
Obr. 35. Poruchy srdečního rytmu – normální vedení a reentry návrat.
MIMOSRDEČNÍ (bez poškození struktury srdce)
- u hypoxémie, cor pulmonale, plicní embolie, poruchy acidobazické rovnováhy (iontů K, Ca, Mg), antidepresiva, intoxikace (drogy, farmaka), endokrinní poruchy (hypotyreózy, hypertyreózy), feochromocytom atd.
8.1.3
Nemoci srdce
8.1.3.1
Nemoci perikardu
pericarditis – zánět perikardu, často s příměsí fibrinu u urémie; s příměsí krve je při TBC nebo nádorech; při hojení vznikají vazivové srůsty (prezentuje se třecí šelest)
hydropericardium – výpotek při insuficienci srdce
hemopericardium – nahromadění krve s utlačením komory, je omezena pohyblivost srdce se snížením výkonu, vzniká tzv. tamponáda srdeční s okamžitou smrtí
+
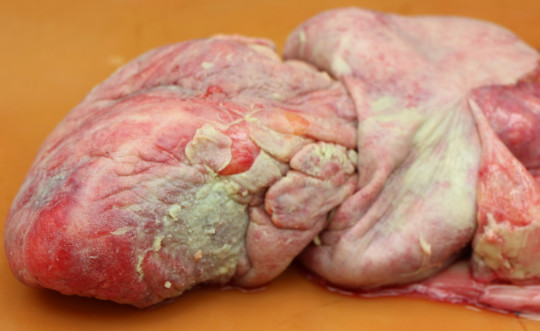
Obr. 36. Hnisavá pericarditis.
8.1.3.2
Nemoci myokardu
myokarditis – zánět srdeční svaloviny, převažují regresivní změny (alterace až nekróza), je málo zánětlivých buněk
- příčiny: viry (chřipka), toxiny mikrobů (záškrt), alergie, protilátky proti svalovým vláknům (kardiomyopatie), revmatismus, urémie, diabetes mellitus, hyperthyreosis
ischemická choroba srdeční (ICHS)
- jedná se o nedostatečné zásobení srdečního svalu kyslíkem; jde o frekventované onemocnění, častěji jsou postiženi muži; rizikové faktory jsou kouření, zvýšená hladina cholesterolu v krvi, hypertenze a diabetes mellitus
- příčiny: nejčastěji zúžení koronárních tepen na podkladě aterosklerózy, dále snížené množství kyslíku v krvi (anemie, otrava CO, nemoci plic)
angina pectoris
- bolest za hrudní kostí šířící se do levé horní končetiny, krku, mezi lopatky
- vzniká na podkladě nedostatečného prokrvení myokardu, je to symptom
infarkt myokardu (IM)
- IM je koagulační nekróza vzniklá při značném nedostatku kyslíku
- příčinou nedostatku kyslíku je úplný uzávěr koronární tepny nebo jejích větví (prokrvácený plát, trombus) nebo neúplný uzávěr po velké fyzické námaze, příp. rozčilení
- někdy se nestačí nekróza vyvinout a pacient umírá na akutní insuficienci levého srdce
- svalovina může být postižena v různém rozsahu – infarkt subendokardiální, intramurální, nejčastěji jsou infarkty transmurální
- podle topografie dělíme infarkty na IM přední stěny, boční stěny, zadní stěny, septální (IM zadní stěny a septální jsou nebezpečné tím, že je postižen převodní systém srdeční, tím pádem může dojít k zástavě srdce
následky IM:
- smrt
- nekróza – může dojít k ruptuře v místě nekrózy, vznikne hemokardium s následkem tamponády srdeční
- akutní aneuryzma (výduť) v místě nekrózy, může dojít k selhání srdce; akutní aneurysma se hojí jizvou, mění se na chronické aneurysma, vyvíjí se chronická insuficience levého srdce; v aneurysmatu může vzniknout trombus s embolizací do tělního oběhu
Kardiomyopatie
- vznikají poškozením svaloviny toxickými látkami (alkohol, cytostatika, protilátky), poruchami endokrinního systému nebo není příčina zjištěna
- srdce je výrazně zvětšené, dilatované, váží víc než 800 g, vyvíjí se insuficience srdce
8.1.3.3
Nemoci endokardu
Endokarditis – zánět endokardu, nejčastěji jsou postiženy srdeční chlopně. Pořadí chlopní podle frekvence postižení:
- mitrální chlopeň
- aortální chlopeň
- trojcípá chlopeň
- chlopeň plicnice
Změny na chlopních při zánětu:
- poškození endokardu s nekrózou
- tvorba veruky (bradavičky), na poškozené chlopni se sráží krev
- tvorba větší veruky (polyposní vegetace) u infekční endokarditidy vyvolané bakteriemi
- hojení – dochází ke ztluštění okrajů chlopně, někdy vznikají srůsty
Následky endokarditidy:
- stenóza – okraje chlopní srostou, tím se zužuje průsvit a zmenšuje se průtok krve; krev městná před chlopní; při postižení mitrální chlopně dochází k městnání v plicích a následně v pravém srdci, vzniká cor mitrale; při poškození aortální chlopně krev městná v levém srdci, mluvíme o cor aortale
- insuficience – chlopně jsou zánětem zkrácené a nemohou se uzavřít; u mitrální chlopně se při systole část krve vrací do síně; v levém srdci je větší množství krve, vzniká insuficience levého srdce
Infekční (bakteriální) endokarditida je většinou vyvolána bakteriemi, ale mohou to být plísně, event. viry. Bakterie se dostanou z hnisavého ložiska (mandle, kořeny zubů, rány) do krve a usadí se na chlopni. Vznikají polypózní vegetace, vředy. Komplikací u bakteriální endokarditidy je tvorba septických infarktů nebo embolicko-mykotických abscesů. Vznikají zavlečením částí polypózních vegetací arteriálním systémem do orgánů, mluvíme o tzv. centrální embolizaci.
- akutní endokarditis – probíhá prudce, pacient často umírá na sepsi
- subakutní endokarditis (sepsis lenta) – vyvolána méně virulentní mikroorganismy, má pomalejší průběh a lepší prognózu
Revmatická endokarditis – je nejčastější průvodní jev revmatismu. Často se nachází u starších lidí.
- kompenzovaná – pacient je bez potíží a často jde o náhodný nález
- dekompenzovaná – potíže s vadami chlopní (viz výše)
8.1.4
Nemoci cév
Hypertenze – vysoký krevní tlak (TK). Lze ji rozdělit na základě hodnot na několik stupňů.
+
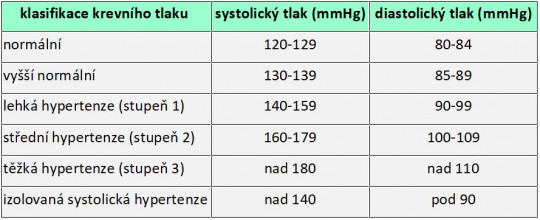
Obr. 37. Hodnoty krevního tlaku.
Rizikové faktory hypertenze: dědičnost, psychický stres, obezita, nadměrný příjem solí, nadměrné požívání alkoholu.
- esenciální hypertenze (hypertenzní nemoc) – zvýšený TK bez zjištěné příčiny
- sekundární hypertenze - je součástí nemoci nebo stavu (těhotenská hypertenze, renální hypertenze jako doprovodný symptom nemoci ledvin, např. záněty, nádory, ateroskleróza, nádor dřeně nadledvin – feochromocytom, kdy nádorové buňky tvoří adrenalin)
Komplikace hypertenze
- hypertrofie srdce – hlavně levé komory srdeční, zpočátku koncentrická, později excentrická
- urychlení aterosklerózy
- krvácení do mozku
- poškození ledvin
- vyšší riziko infarktu myokardu
Hypotenze – nízký tlak krevní (TK)
U některých lidí se vyskytuje nižší krevní tlak (více u žen). Organismus se na tento stav převážně adaptuje. Náhlý pokles tlaku je chorobný stav, který se projevuje jako:
- kolaps - dochází k dilataci cévního řečiště s nedokrvením mozku a následnému bezvědomí; tkáně nejsou poškozeny hypoxií; vzniká např. při silné emoci reflexní bradykardií a rozšířením artérií, při prudké změně polohy – ortostatická hypotenze, syndrom karotického sinu apod.
- šok – je náhlé selhání oběhu s hypotenzí, se sníženou perfúzí tkání (průtokem krve tkáněmi), laktatemií; dochází ke snížení minutového objemu, venózního návratu krve a snížení hydrostatického tlaku; výsledkem je poškození buněk hypoxií
hypovolemický šok (je menší množství obíhající krve, nebezpečné jsou ztráty objemu krve 70 ml/kg u dospělých, 85 ml/kg u novorozence, > 50 % objemu krve, > 150 ml/min.)
- hemoragický šok – akutní ztráta krve
- traumatický šok – krevní ztráty + bolest
- popáleninový šok – ztráta plazmy
- dehydratační šok
normovolemický šok
- kardiogenní – u infarktu myokardu, embolie plic
- septický šok – infekce
- anafylaktický
Průběh šoku
Šokové orgány: šokový myokard (poškození kardiomyocytů), šoková plíce (poškození surfaktantu, nestabilita alveolů), šoková ledvina (hypoperfuze, trombózy cév a obstrukce tubulů), játra (hypoxická hepatitida), mozek (ischemie vede k edému).
Ateroskleróza – AS
Pojem arterioskleróza - postiženy jsou malé tepny, mají zúžené lumen z důvodu zesílení stěn. Následkem je ischémie tkání.
Pojem ateroskleróza – atharé = kaše, sclerosis = tvrdý. Postihuje velké a střední tepny (např. aorta, koronární tepny, karotidy, iliacké tepny). Jedná se o dystrofické onemocnění s ukládáním tukovitých a ateromových hmot ve stěně, tuhnutím tepny a zúžením průsvitu.
- generalizovaná ateroskleróza – jsou postiženy tepny celého těla
- centrální typ AS – postihuje aortu a její velké větve
- periferní typ AS – postihuje hlavně orgánové tepny středního a menšího kalibru, např. mozkové (vznik malacie, krvácení), koronární (ICHS, infarkt myokardu), ledvinové (nefroskleróza s poruchou tvorby moči), končetinové (gangréna)
Postupný vývoj lze shrnout na výskyt:
- ložisková steatóza – ve stěně vypadávání tuku, může vymizet
- fibrózní pláty s hyalinizací
- dystrofická kalcifikace vaziva
- ateromové pláty – kalcifikace, lipidy, cholesterol a rozpadlé buňky
- ateromový vřed – rozpad intimy nad ateromovým plátem
- vznik trombu v místě vředu s nebezpečím embolie
- případně vznik aterosklerotického aneurysmatu s nebezpečím ruptury
Na vzniku aterosklerózy se podílí mnoho faktorů. Věk, pohlaví, rodinná dispozice, opotřebování endotelu, hyperlipidémie (cholesterol, LDL lipidy = s nízkou denzitou aj.), hypertenze, chyby ve výživě, kouření, nedostatek pohybu, usuzuje se i na zánětlivou etiologii (cytomegalovirus, chlamydie, helicobacter pylori).
+
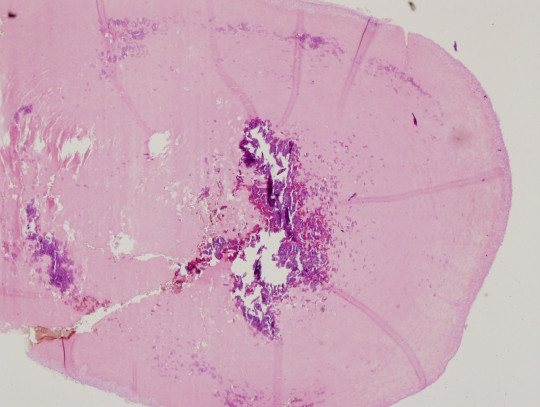
Obr. 38. Histologický preparát – aterom a dystrofická kalcifikace.
+
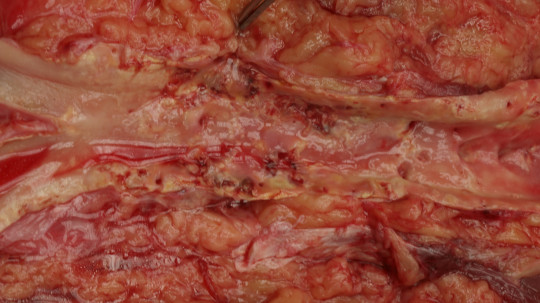
Obr. 39. Ateroskleróza aorty (v oblasti bifurkace aorty).
+
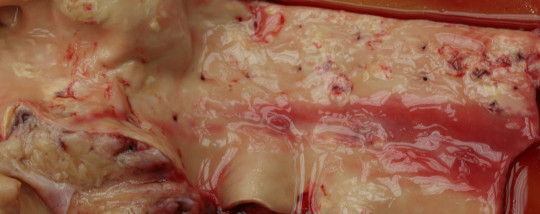
Obr. 40. Odstup mezižeberních tepen hrudní aorty a ateroskleróza.
+
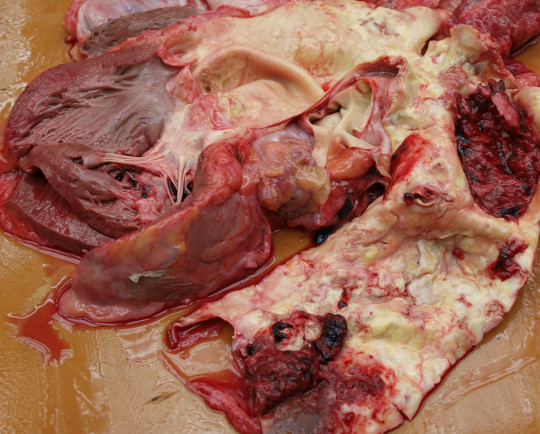
Obr. 41. Ateroskleróza s rupturou aneuryzmatu.